โรคหลอดเลือดสมอง
การดูแลผู้ป่วยที่ป่วยเป็นโรคความดันโลหิตสูงพร้อมทั้งมีภาวะโรคสำคัญอย่างโรคหลอดเลือดสมอง จริง ๆ แล้วในปัจจุบันมีจำนวนเพิ่มมากขึ้นอย่างต่อเนื่อง เรียกว่าเป็นอีกหนึ่งโรคที่สำคัญมากเพราะเป็นสาเหตุสำคัญที่ส่งผลกระทบ ต่ออัตราการเสียชีวิตสูงสุดเป็นอันดับสามของประเทศ ( ซึ่งรองมาจากโรคมะเร็งและอันตรายจากอุบัติเหตุที่สามารถ ก่อให้เกิดการพิการ ) ยิ่งสมัยนี้หากเป็นกลุ่มอายุน้อยกลับพบว่ายิ่งมีจำนวนยอดผู้ป่วยเพิ่มมากขึ้นจนน่าผิดสังเกต การป่วยด้วยโรคนี้สามารถส่งผลกระทบไปยังตัวของผู้ป่วยเอง ต่อตัวครอบครัว ต่อสังคมได้มากเพราะเมื่อป่วยย่อมต้องจำเป็นที่จะเสียเงินมากมายเพื่อการรักษา และเป้าหมายสำคัญอย่างหนึ่ง ก็คือ การลดจำนวนผู้ป่วยที่คงต้องบอกเลยว่าทางด้านของการพยาบาลนี่ละที่เป็นสิ่งที่จำเป็นมากสำหรับโรคนี้ ( สำคัญมากในระดับการป้องกันด้านปฐมภูมิ ) [adinserter name=”ไขมันในหลอดเลือดและความดันโลหิต”]
บทบาทที่สำคัญของตัวพยาบาล คือ เรื่องของการดำเนินการคัดกรองบุคคลที่มีความเสี่ยงต่อการเกิดโรค การดำเนินการเกี่ยวกับการขัดแย้ง การพิทักษ์สิทธิ์ของทางผู้ป่วย การสื่อสารรวมถึงการประสานงานระหว่างกลุ่มทีมสุขภาพกับฝ่ายครอบครัวของตัวผู้ป่วย จะต้องพยายามสร้างเครือข่ายให้เกิดขึ้นเพื่อให้การดูแลสามารถเป็นไปได้ภายในชุมชนนั้น ๆ จะต้องมีการดูแลผู้ป่วยอย่างต่อเนื่องเพราะนั่นจะเป็นการก่อให้เกิดประโยชน์สูงสุดต่อทางผู้ให้บริการและผู้รับบริการ ส่วนในเรื่องของประเด็นสำคัญที่ควรกล่าวถึง คือ การดำเนินการเพื่อการจัดการบุคคลเป็นรายกรณีไปนั่นก็เพื่อให้เกิดการเข้าถึงทางด้านของการวินิจฉัย การรักษาให้เป็นไปอย่างทันท่วงทีหากพบว่าผู้ป่วยรายใดเกิดอาการเตือนหรืออาการแสดงที่เป็นตัวบ่งบอกโรคโดยต้องคำนึงอยู่เสมอเกี่ยวกับทรัพยากรที่ใช้เพื่อการรักษาเสมอ นอกจากนี้ต้องคำนึงถึงหลักการชะลอความเสียหายที่เกิดขึ้นที่บริเวณสมองก่อนที่จะเข้าไปสู่การรักษาแบบที่เฉพาะลงไป
ผลลัพธ์ของการจัดการผู้ป่วยที่ป่วยเป็นโรคนี้ทางด้านของผลลัพธ์ในรูปแบบต่าง ๆ เช่น ด้านสุขภาพ ด้านค่าใช้จ่าย ด้านทรัพยากร ด้านเวลา เป็นต้น ด้านการจัดการเพื่อเป็นการเฝ้าระวัง เพื่อการดูแล เพื่อการป้องกันการเกิดโรคหลอดเลือดสมอง ในการจัดการผู้ป่วยแบบที่ตัวบุคลลในครอบครัวได้มีส่วนร่วมด้วยรวมถึงเรื่องของความสามารถในการดูแลตนเองเพื่อให้สามารถเข้าถึงการวินิจฉัยโรคและการดูแลรักษาแบบที่มีความรวดเร็วมากที่สุด การประสานเกี่ยวกับการ ส่งตัวผู้ป่วยเพื่อเข้ารับการรักษาที่จะเป็นการก้าวไปสู่การดูแลอย่างต่อเนื่องและมีประสิทธิภาพมากที่สุดแบบที่ไม่กลายเป็นการสูญเปล่าหรือการไร้ประโยชน์ สามารถตั้งระดับของความจำเป็นในปัญหาทางด้านสุขภาพบวกกับความต้องการในการรักษาได้อย่างมีประสิทธิภาพ
[adinserter name=”ไขมันในหลอดเลือดและความดันโลหิต”]
ประเด็นสำคัญในการจัดการรายกรณี 1 : การคัดกรองและประเมินความเสี่ยงต่อโรคหลอดเลือดสมอง
คัดกรองผู้ป่วยกรณีเป็นผู้ป่วยรายใหม่
โรคความดันโลหิตสูงกลายเป็นอีกโรคที่บอกเลยว่าเป็นสาเหตุที่สำคัญมากที่อาจนำไปสู่การป่วยเป็นโรคหลอดเลือดสมองในอนาคตได้ การที่ผู้ป่วยนั้นมีระดับความดันโลหิตสูงมากถึง 140/90 มิลลิเมตรปรอทจะยิ่งเป็นการเพิ่มความเสี่ยงต่อการป่วยเป็นโรคหลอดเลือดสมองสูงเข้าไปอีกหลายเท่าตัวได้เลยทีเดียว ( ยิ่งระดับความดันโลหิตเพิ่มสูงครั้งละ 20 มิลลิเมตรปริทมากขึ้นเท่าใดก็ยิ่งเสี่ยงมากขึ้นเท่านั้น )
ทราบหรือไม่ว่า จากการศึกษาที่ประเทศสหรัฐอเมริกากลับพบว่าจากจำนวนประชากรทั้งสิ้นกว่าหลายสิบล้านคนนั้นกลับพบว่ามีคนที่ป่วยเป็นโรคความดันโลหิตสูงถึง 72 ล้านคนและยังมีร้อยละ 40 ที่กำลังอยู่ในช่วงของการควบคุมภาวะความดันโลหิตสูงอีกด้วย นอกจากนี้ยิ่งหากใครที่ป่วยเป็นโรคหลอดเลือดสูงกลับกลายเป็นกลุ่มที่มีอาการความดันโลหิตสูงควบคู่ไปด้วยมากถึงร้อยละ 57.25 ที่เป็นเช่นนั้นเพราะ เมื่อใดก็ตามที่ป่วยเป็นโรคความดันโลหิตสูงก็จะส่งผลทำให้ผนังของหลอดเลือดมีลักษณะหนาตัวมากยิ่งขึ้น ทำให้เกิดการตีบแคบกว่าเก่าจนท้ายที่สุดก็จะค่อย ๆ เกิดอาการอุดตันหลอดเลือดหรืออาจกลายเป็นการทำให้ส่วนของหลอดเลือดแดงที่บริเวณของสมองเกิดสิ่งอันตรายที่สุด นั่นคือ การโป่งพอง เมื่อเกิดการโป่งมาก ๆ ก็อาจจะแตกได้และแน่นอนนั่นย่อมนำพามาซึ่งอันตรายต่อร่างกายของผู้ป่วยอย่างที่สุด ในส่วนของการศึกษาเกี่ยวกับระดับของซิสโทลิคนั้นก็เพื่อใช้ประเมินเรื่องของความเสี่ยงในการเกิดโรคนั่นเอง สำหรับวิธีการก็คือจะนำเอากลุ่มสองกลุ่มมาเปรียบเทียบกัน ( กลุ่มที่ควบคุมกับกลุ่มไม่ได้ควบคุมระดับความดันโลหิต ) ทั้งนี้จะเปรียบเทียบความสัมพันธ์ในส่วนของอายุ เพศ รวมถึงปัจจัยเสี่ยงต่าง ๆ โดยอาศัยสิ่งสำคัญอย่าง FRAMINGHAM STOKE RISK PROFILE
|
ตาราง Framingham Stroke Risk Profile |
|||||||||||
| Points | 0 | +1 | +2 | +3 | +4 | +5 | +6 | +7 | +8 | +9 | +10 |
| เพศชาย/อายุ | 54-56 | 57-59 | 60-62 | 63-65 | 66-68 | 69-72 | 73-75 | 76-78 | 79-81 | 82-84 | 85 |
| ความดันโลหิตตัวบนที่ไม่ได้รับการรักษา | 97- 105 | 106- 115 | 116- 125 | 126- 135 | 136- 145 | 146- 155 | 156- 165 | 166- 175 | 176- 158 | 186- 195 | 196 -205 |
| ความดันโลหิตตัวบนที่ได้รับการรักษา | 97- 105 | 106- 112 | 113- 117 | 118- 123 | 124- 129 | 130- 135 | 136- 142 | 143- 150 | 151- 161 | 162- 176 | 177- 205 |
| ประวัติโรคเบาหวาน | No | Yes | |||||||||
| การสูบบุหรี่ | No | Yes | |||||||||
| โรคหลอดเลือดหัวใจ | No | Yes | |||||||||
| หัวใจห้องบนสั่นพริ้ว (AF) | No | Yes | |||||||||
| หัวใจห้องล่างซ้ายจากการตรวจคลื่นไฟฟ้าหัวใจ | No | Yes | |||||||||
| เพศหญิง/อายุ | 54-56 | 57-59 | 60-62 | 63-64 | 65-67 | 68-70 | 71-73 | 74-76 | 77-78 | 79-81 | 82-84 |
| ความดันโลหิตตัวบนที่ไม่ได้รับการรักษา | 0 | 95- 106 | 107- 118 | 119- 130 | 131- 143 | 144- 155 | 156- 167 | 168- 180 | 181- 192 | 193- 204 | 205- 216 |
| ความดันโลหิตตัวบนที่ได้รับการรักษา | 0 | 95- 106 | 107- 118 | 114- 119 | 120- 125 | 126- 131 | 132- 139 | 140- 148 | 149- 160 | 161- 204 | 205- 216 |
| ประวัติโรคเบาหวาน | No | Yes | |||||||||
| การสูบบุหรี่ | No | Yes | |||||||||
| โรคหลอดเลือดหัวใจ | No | Yes | |||||||||
| หัวใจห้องบนสั่นพริ้ว (AF) | No | Yes | |||||||||
| หัวใจห้องล่างซ้ายจากการตรวจคลื่นไฟฟ้าหัวใจ | No | Yes | |||||||||
ตาราง การประเมินโอกาสการเกิดโรคหลอดเลือดสมองใน 10 ปีข้างหน้าโดยใช้ Modified Framingham Stroke Risk Profile
| โอกาสการเกิดโรคหลอดเลือดสมองใน 10 ปีข้างหน้า | ||
| Points | เพศชาย (%) | เพศหญิง (%) |
| 1 | 3% | 1% |
| 2 | 3% | 1% |
| 3 | 4% | 2% |
| 4 | 4% | 2% |
| 5 | 5% | 2% |
| 6 | 5% | 3% |
| 7 | 6% | 4% |
| 8 | 7% | 4% |
| 9 | 8% | 5% |
| 10 | 10% | 6% |
| 11 | 11% | 8% |
| 12 | 13% | 74% |
| 13 | 15% | 79% |
| 14 | 17% | 84% |
| 15 | 20% | 88% |
| 16 | 22% | 195 |
| 17 | 26% | 23% |
| 18 | 29% | 27% |
| 19 | 33% | 32% |
| 20 | 37% | 37% |
| 21 | 42% | 435 |
| 22 | 47% | 50% |
| 23 | 52% | 57% |
| 24 | 57% | 64% |
| 25 | 63% | 71% |
| 26 | 68% | 78% |
| 27 | 74% | 84% |
| 28 | 79% | 0 |
| 29 | 84% | 0 |
| 30 | 88% | 0 |
[adinserter name=”ไขมันในหลอดเลือดและความดันโลหิต”]
จากตารางสรุปจะเห็นได้ว่า ยิ่งระดับของความดันซีสโดลิกยิ่งสูง จำนวน points รวมก็จะยิ่งมากขึ้นด้วย ซึ่งนั่นหมายความว่าโอกาสที่จะเกิดโรคหลอดเลือดสมองก็ย่อมมีสูงมากด้วยนั่นเอง ยกตัวอย่างเช่น points รวมเท่ากับ 27 แสดงว่าใน 10 ปีข้างหน้าจะมีโอกาสเป็นโรคหลอดเลือดสมองในผู้ชายเท่ากับร้อยละ 74 และในผู้หญิงเท่ากับร้อยละ 84
ซึ่งทั้งนี้ในปี 2010 ทาง Donnell และคณะก็ได้ทำการค้นหาอัตราความเสี่ยงของโรคหลอดเลือดสมองตีบและอุดตันที่อาจจะเกิดขึ้นจาก 22 ประเทศ ซึ่งก็ได้ข้อสรุปปัจจัยเสี่ยงและ Odds Ratio ดังนี้
| Risk Factor | All Storke | Ischemic Stroke | Intracerebral Hemorrhage |
| Hypertension | |||
| – Self Report | 2.64 | 2.37 | 3.70 |
| – Self Report & BO > 169 / 90 mmHg | 2.09 | 3.14 | 9.18 |
| Current Smoking | 2.09 | 2.32 | 1.45 |
| Abdominal Obesity | 1.65 | 1.69 | 1.41 |
| Diet | 1.35 | 1.34 | 1.41 |
| Physical Activity | 0.69 | 0.68 | 0.70 |
| DM | 1.36 | 1.60 | NS |
| Alcohol Intake | |||
| – 1 = 30 Drinks/Month | 0.90 | 0.79 | 1.52 |
| – >30 Drink/Mounth | 1.51 | 1.14 | 2.10 |
| Psychological Factors | |||
| – Psychosocial Stress | 1.30 | 1.30 | 1.23 |
| – Depression | 1.35 | 1.47 | NS |
| APolipoprotein | 1.89 | 2.40 | NS |
ภาวะสมองขาดเลือด เรียกได้ว่าเป็นภาวะที่ไม่ควรมองข้ามเพราะจะส่งผลต่อการทำงานของเซลล์ประสาทได้โดยตรง โดยจะทำให้เซลล์ประสาททำงานได้น้อยลง และสมองได้รับความเสียหายจากการขาดออกซิเจนอีกด้วย
โดยบริเวณของสมองที่จะเกิดความเสียหายได้ก็เรียงลำดับได้ดังนี้ [adinserter name=”ไขมันในหลอดเลือดและความดันโลหิต”]
1.สมองส่วน Hippocampus กระทบต่อความจำโดยตรง อาจทำให้ขี้หลงขี้ลืมและความจำเสื่อมได้ในที่สุด
2.สมองส่วน Occipitoparietal Cortex กระทบต่อการมองเห็น โดยจะทำให้มองเห็นแย่ลงและตาบอดได้
3.สมองส่วน Cere Bellum ( Purkinje Cell ) มีผลต่อการเคลื่อนไหวและการพูด ทำให้เคลื่อนไหวได้ช้าลง พูดไม่ชัด หรือเป็นอัมพาต
4.สมองส่วน Cerebral Cortex ( Gray Matter ) และส่วน Ba Sal Ganglion มีผลต่อการเคลื่อนไหวโดยตรง ซึ่งจะทำให้การเคลื่อนไหวแย่ลงในที่สุด
นอกจากนี้ก็พบว่าภาวะสมองขาดเลือด แม้เพียงนาทีเดียวก็จะสูญเสียเซลล์ประสาทเฉลี่ยมากถึง 1.9 พันล้านเซลล์ เลยทีเดียว และยังเสียการเชื่อต่อของระบบประสาทมากถึง 13.8 พันล้านครั้ง สูญเสีย Axon 12 กิโลเมตรอีกด้วย และหากไม่ได้รับการรักษาอย่างทันท่วงที ก็อาจเป็นผลให้สมองสูญเสียหน้าที่ในการควบคุมการทำงานของร่างกายไปได้เหมือนกัน
| ตาราง การสูญเสียของระบบประสาทเมื่อสมองมีการขาดเลือด | ||||
| การสูญเสีย | การสูญเสียเซลล์ประสาท | การสูญเสียการเชื่อมต่อระบบประสาท | การสูญเสีย Axon Fiber | อายุสมองที่แก่เร็วขึ้น |
| ต่อ 1 วินาที | 3,200 เซลล์ | 230 ล้านเซลล์ | 200 เมตร / 218 หลา | 8.7 ชั่วโมง |
| ต่อ 1 นาที | 1.9 ล้านเซลล์ | 14 พันล้านเซลล์ | 12 กิโลเมตร / 7.5 ไมล์ | 3.1 สัปดาห์ |
| ต่อ 1 ชั่วโมง | 120 ล้านเซลล์ | 830 พันล้านเซลล์ | 714 กิโลเมตร / 447 ไมล์ | 3.6 ปี |
| ต่อการเกิด Stroke 1 ครั้ง | 1.2 ล้านเซลล์ | 8.3 พันพันล้านเซลล์ | 7,140 กิโลเมตร / 4,470 ไมล์ | 36 ปี |
การสูญเสียหน้าที่เมื่อเกิดพยาธิสภาพของโรคหลอดเลือดสมอง
| ตำแหน่งการอุดตัน ของหลอดเลือด |
การสูญเสียหน้าที่ |
| 1. Anterior cerebral artery (supply mainly parasagital cortical and sibcortical area) | – Contralateral weaknees (leg weaker than arm), some cases : abulia, uninary incontinence |
| 2. Internal carotid artery (ICA) (supply frontal, parietal, temporal lobes : cortical and subcortical) | – Contralateral fronto-parietal-lobe signs (right-sided lesion : apraxia, neglect, finger agnosia ; left-sided lesion : aphasia) – Alteration of consciousness – Contralteral weakness and sensory loss of arm and leg, upper motor neuron facial palsy, dysarthria |
| 3. Posterior cerebral artery (supply mainly occipital cortex) | – Contralateral homonymous hemianopia |
| 4. Middle cerebral artery | (Similar to ICA occlusion) ; contralateral weakness (arm weaker than leg) |
| 5. Lenticulostriate artery (supply internal capsule, basal ganglia) | – Contralateral weakness and/or sensory loss |
| 6. Basilar artery (supply pons and midbrain) | – Alteration of consciousness – Quadriplegia, gaze palsy, nystagmus |
| 7. Posterior inferior cerebellar artery (supply lateral medulla) | – Marked dysarthria, dysphagia – Ipsilateral Horner’s syndrome, sensory loss at ipsilateral of face and contralateral body, ipsilateral ataxia, nystagmus |
[adinserter name=”ไขมันในหลอดเลือดและความดันโลหิต”]
การดูแลผู้ป่วย มีบทบาทสำคัญอย่างมากในการค้นหาผู้ที่มีปัจจัยเสี่ยงต่อการเป็นโรคหลอดเลือดสมอง รวมถึงโรคความดันโลหิตสูงด้วย ซึ่งเมื่อพบผู้ที่มีปัจจัยเสี่ยงแล้วก็จะทำการเฝ้าระวังเพื่อลดความเสี่ยงในการเกิดโรคหลอดเลือดสมองให้น้อยลงนั่นเอง โดยทั้งนี้นอกจากจะช่วยให้ผู้ที่มีความเสี่ยงห่างไกลจากโรคร้ายและมีสุขภาพดีขึ้นแล้ว ก็ช่วยลดค่าใช้จ่ายในการรักษาพยาบาลลงเช่นกัน พร้อมกับช่วยลดการเป็นภาระของครอบครัว สังคมและประเทศชาติได้อย่างดีเยี่ยม
| แนวทางการคัดกรองผู้ป่วยที่มีภาวะเสี่ยงโรคหลอดเลือดสมอง | |
| การซักประวัติและการตรวจทางห้องปฏิบัติการ | 1. ซักประวัติเกี่ยวกับพฤติกรรมการรับประทานอาหาร:ปริมาณของอาหาร การรับประทานอาหารที่มีไขมัน และปริมาณโซเดียมสูง เพราะอาหารเหล่านี้ล้วนเป็นตัวการความเสี่ยงโรคหลอดเลือดสมองทั้งสิ้น 2. ซักประวัติความดันโลหิตสูง พบว่าระดับความดันโลหิตที่ SBP ≥ 140 mmHg and/ or DBP ≥90 mmHg จะเสี่ยงต่อการเกิดโรคหลอดเลือดสมองมากที่สุด ดังนั้นจึงต้องเช็คดูว่าผู้ป่วยมีประวัติความดันโลหิตสูง หรือมีความดันโลหิตสูงในขณะนั้นหรือไม่ 3. ซักประวัติหัวใจเต้นผิดจังหวะ ชนิด Arial fibillation เพราะผู้ที่มีประวัติดังกล่าวนี้ จะมีโอกาสเกิดโรคหลอดเลือดสมองถึง 3-5 เท่า 4. ดูอายุของผู้เข้ารับการตรวจ เพราะยิ่งอายุมากขึ้นก็จะยิ่งเสี่ยงต่อการเกิดภาวะโรคหลอดเลือดสมองเพิ่มขึ้น 2 เท่าในทุกๆ 10 ปีเมื่ออายุมากกว่า 55 ปี 5. ซักประวัติการเกิดโรคหลอดเลือดสมองในครอบครัว ซึ่งพบว่าคนที่ครอบครัวมีประวัติมาก่อน จะมีความเสี่ยงมากกว่าคนที่ครอบครัวไม่มีประวัติมากทีเดียว 6. ประวัติระดับไขมันในเลือดผิดปกติการควบคุมรักษา ระยะเวลาที่เป็น และระดับไขมันในเลือดในปัจจุบัน Total cholesterol > 190 mg/dl, LDL-C > 130 mg/dl, HDL-C <40 mg/dl in men, <50 mg/dl in women 7. ดูที่เพศ ซึ่งพบว่าเพศชายจะมีโอกาสเกิดโรคหลอดเลือดสมองสูงกว่าเพศหญิงยกเว้นในกลุ่ม 35-45 ปี ซึ่งในช่วงอายุดังกล่าวนี้จะพบว่าเพศหญิงมีความเสี่ยงมากกว่าเพศชาย 8. ประวัติการสูบบุหรี่ระยะเวลาที่สูบ ปริมาณที่สูบและสิ่งแวดล้อมที่มีควันบุหรี่ เพราะผู้ที่สูบบุหรี่หรือได้รับควันบุหรี่เป็นประจำ จะมีความเสี่ยงโรคหลอดเลือดสมองมากกว่าคนปกติ 1.5-2 เท่า และหากสามารถลดการสูบบุหรี่ได้ความเสี่ยงจะลดลงหลังการสูบบุหรี่ 2 ปีและจะลดลงจนถึงระดับที่ไม่พบความแตกต่างกับการที่ไม่เคยสูบบุหรี่มาก่อนหลังจากหยุดได้ 4-5 ปี 9. โรคเบาหวานโดยใช้ DTX ≥ 120 มก.% ซึ่งจะเทียบเท่ากับผลของระดับน้ำตาลในพลาสมาจากการเจาะเลือดจากหลอดเลือดดำที่ครอบพักแขน ( Firsting Plasmaglucose:FPG) เกณฑ์ที่ใช้กรณีสงสัยว่าเป็นโรคเบาหวาน ≥ 126 มก.% โดยทั้งนี้พบว่าผู้ที่เป็นโรคเบาหวานมีโอกาสเสี่ยงต่อการเกิดโรคหลอดเลือดสมองเพิ่มมากกว่าปกติ 2- 6 เท่า |
[adinserter name=”ไขมันในหลอดเลือดและความดันโลหิต”]
นอกจากการคัดกรองผู้ที่มีความเสี่ยงต่อการเป็นโรคหลอดเลือดสมองเพื่อเตรียมพร้อมป้องกันแล้ว ก็จะต้องมีการให้ความรู้กับประชาชนทั่วไป เพื่อจะได้ทราบอาการเบื้องต้นของโรคนี้ว่าเป็นอย่างไร หากพบคนในครอบครัวเกิดอาการเสี่ยงก็จะได้เข้ารับการรักษาได้อย่างทันท่วงทีนั่นเอง
ซึ่งทั้งนี้พบว่าในปัจจุบันประชาชนยังคงมีความรู้เกี่ยวกับโรคหลอดเลือดสมองน้อยมาก และมักจะมีความสับสนมากทีเดียว ทำให้กว่าที่ผู้ป่วยจะเข้ามาพบแพทย์ก็ได้เข้าสู่ระยะที่รุนแรงซะแล้ว จึงไม่สามารถรักษาได้ทันนั่นเอง และยังพบอีกว่าผู้ป่วยที่เข้ารับการรักษาโดยได้รับยาละลายลิ่มเลือดนั้นมีจำนวนที่น้อยมากเพียงแค่ร้อยละ 20 แสดงได้ว่าการรับรู้ของผ็คนเกี่ยวกับอาการเตือนของโรคหลอดเลือดสมองและการรักษายังคงมีน้อยมาก และจากการประเมินอาการเตือนของโรคหลอดเลือดสมองโดยใช้แบบ A-B-C-D Scale ก็มีผลสรุปดังนี้
| 0-1 คะแนน ผู้ป่วยจะมีความเสี่ยงในการเกิด Stroke ภายใน 2 วัน เท่ากับ 0 % 2-3 คะแนน ผู้ป่วยจะมีความเสี่ยงในการเกิด Stroke ภายใน 2 วัน เท่ากับ 1.3 % 4-5 คะแนน ผู้ป่วยจะมีความเสี่ยงในการเกิด Stroke ภายใน 2 วัน เท่ากับ 4.1 % 6-7 คะแนน ผู้ป่วยจะมีความเสี่ยงในการเกิด Stroke ภายใน 2 วัน เท่ากับ 8% |
อาการเตือนที่สำคัญของโรคหลอดเลือดสมอง ( F-A-S-T ) จะมีอาการที่สังเกตได้ดังนี้
- ปากเบี้ยว มีอาการพูดไม่ชัด และมักจะเกิดขึ้นแบบทันทีทันใดซึ่งไม่ทันตั้งตัว
- มีอาการแขนขาอ่อนแรง หรือเกิดอาการแขนขาชาซีกใดซีกหนึ่งในทันที
- มีอาการพูดไม่ชัด พูดฟังไม่เข้าใจหรือพูดไม่ออก โดยจะเกิดขึ้นแบบทันทีทันใดเช่นกัน
- ระยะเวลาตั้งแต่เกิดอาการ
การประเมิน อาการเตือนของโรคหลอดเลือดสมองโดยใช้ แบบ ABCD Scale
| อาการเตือนการเกิดโรคหลอดเลือดสมอง | Score |
| 1.อายุ < 60 ปี |
0 |
| > 60 ปี | 1 |
| 2.ระดับความดันโลหิต SBP < 140 mmHg and DBP < 90 mmHg |
0 |
| SBP > 140 mmHg and / or DBP > 90 mmHg | 1 |
| 3.อาการแสดง ไม่มีอาการอ่อนแรง หรือความผิดปกติในการพูด |
0 |
| มีอาการอ่อนแรงของใบหน้า แขน หรือขา | 2 |
| 4. ระยะเวลาในการเกิดอาการ มีอาการน้อยกว่า10นาที |
0 |
| มีอาการ 10-59 นาที | 1 |
| มีอาการมากกว่า 60 นาที | 2 |
| 5.มีประวัติเป็นเบาหวาน | 1 |
การดำเนินการคัดกรองพร้อมทั้งทำการประเมินความเสี่ยงของการเกิดโรคหลอดเลือดสมองกลับมาเป็นซ้ำ
สำหรับการเกิดโรคหลอดเลือดสมองซ้ำนั้นคงต้องเอ่ยก่อนเลยว่านี่เป็นอะไรที่ค่อนข้างอันตรายต่อตัวผู้ป่วยมาก ปัจจุบันพบว่าผู้ชายนั้นมีโอกาสที่จะเป็นได้มากกว่าผู้หญิงค่อนข้างมาก ผู้ชายก็จะมีความเสี่ยงต่อการกลับมาเกิดซ้ำภายในระยะเวลาห้าปีได้สูงถึงร้อยละ 42 ส่วนผู้หญิงร้อยละ 24 ที่เป็นเช่นนี้ก็เพราะเพศหญิงจะเป้นเพศที่ละเอียดอ่อนค่อนข้างที่จะมีรู้จักเข้ารับการรักษาเข้ารับการติดตามและมีพฤติกรรมการทานยาที่สม่ำเสมอมากกว่าผู้ชาย [adinserter name=”ไขมันในหลอดเลือดและความดันโลหิต”]
สำหรับในประเทศไทยเรานี้พบว่ามีการเกิดโรคหลอดเลือดสมองสูงถึงร้อยละ 30 (ในประชากร 100 คนจะพบผู้ป่วยประมาณ 30 ครั้ง) หากเมื่อใดที่ระดับของความดันโลหิตนั้นไม่อยู่ภายในเกณฑ์ที่เป็นไปแบบปกติก็เกิดการส่งเสริมให้กลายเป็นการนำไปสู่การเกิดโรคหลอดเลือดสมองซ้ำอีกครั้งได้ประมาณ 1.5 ถึง 2.5 เท่าเลยทีเดียว ซึ่งนี่ก็เป็นอีกหนึ่งบทบาทที่ทางผู้ทำหน้าที่ในการจัดการรายเคสจำเป็นต้องออกแบบระบบการดูแลเพื่อให้เป็นไปอย่างต่อเนื่องและหากพบว่าเมื่อใดเกิดการกลับมาป่วยซ้ำอีกก็จะได้เข้าสู่การรักษาได้แบบรวดเร็วมากที่สุดอีกด้วย
การเข้าถึงการวินิจฉัยและการรักษาอย่างทันท่วงทีเมื่อมีอาการเตือนของโรคหลอดเลือดสมองโดยคำนึงถึงความจำเป็นในการใช้ทรัพยากรการดูแลรักษาพยาบาล
การจัดการรายกรณีผู้ป่วยโรคความดันโลหิตสูงที่มีภาวะเสี่ยงต่อโรคหลอดเลือดสมอง
1.กลุ่มผู้ป่วยที่มีอาการเตือนโรคหลอดเลือดสมอง ( Transient Ischemic Attack: TIA )
ปัญหาสุขภาพที่เกิดขึ้น
เริ่มจากการดูที่ปัญหาสุขภาพของผู้ป่วยที่เกิดขึ้น โดยจะประเมินจากอาการของผู้ป่วยและการซักประวัตินั่นเอง ซึ่งอาการที่แสดงได้ว่ามีโอกาสเป็นโรคหลอดเลือดสมองก็คือ อาการกลืนอาหารลำบาก พูดลำบาก พูดไม่ชัด เดินเซ หรือเสียการทรงตัว โดยอาการเหล่านี้มักจะเกิดขึ้นอย่างทันทีทันใด นอกจากนี้ก็อาจจะมีอาการแขนขาชา มองไม่ชัด ตามัวหรือปวดศีรษะอย่างรุนแรงอีกด้วย
ส่วนการซักประวัติ จะสอบถามในเรื่องของโรคประจำตัว ว่าผู้ป่วยมีโรคประจำตัวใดบ้างหรือไม่ เช่น โรคเบาหวาน โรคความดันโลหิตสูง โรคหัวใจ รวมถึงเคยมีประวัติการสูบบุหรี่ ดื่มเหล้า เครื่องดื่มแอลกอฮอล์ ใช้สารเสพติดหรือใช้ยาคุมกำเนิดบ้างหรือเปล่า นอกจากนี้ก็จะซักประวัติการเกิดอุบัติเหตุ ว่าเคยมีการบาดเจ็บบริเวณศีรษะ หรือปวดบริเวณท้ายทอยและด้นคอบ้างหรือไม่
ความจำเป็นในการใช้ทรัพยากรต่าง ๆ
ในกรณีของผู้ป่วย TIA ที่เมื่อเข้ารับการประเมินแล้วกลับพบว่าได้คะแนนอยู่ที่ 1 ถึง 3 คะแนนนั้นกลุ่มนี้จะเป็นกลุ่มที่มีความเสี่ยงต่อการเกิด STROKE ภายในสองวันได้สูงถึงร้อยละ 1.3 เลยทีเดียว สำหรับกลุ่มนี้เป็นกลุ่มที่ยังไม่มีความจำเป็นต่อการต้องเข้าไปรับการแอดมิดหรือนอนพักรักษาตัวที่โรงพยาบาลแต่อย่างใด แต่ที่ต้องจำเป็นแลต้องทำเป็นประจำ คือ การดำเนินการติดตามผลสุขภาพอย่างสม่ำเสมอ ตรวจเป็นประจำทุกเดือนและทุกสามเดือนอย่าได้ขาดนั่นก็เพื่อเป็นการพยายามตรวจหาส่วนที่เป็นปัจจัยสำคัญที่อาจจะเป็นการเพิ่มความเสี่ยงต่อการเกิดโรคได้ [adinserter name=”ไขมันในหลอดเลือดและความดันโลหิต”]
สำหรับสิ่งที่มักจะทำการตรวจนั้นมีมากมายหลายส่วน ตัวอย่างเช่น จะต้องทำการตรวจคลื่นไฟฟ้าหัวใจ เนื่องจาก ตัวโรคหลอดเลือดสมองนั้นค่อนข้างมีความสัมพันธ์กับโรคหัวใจเป็นอย่างมากโดยเฉพาะอย่างยิ่งในตัวของภาวะ Antrial fibrillation, การต้องทำการตรวจหาค่าความสมบูรณ์เม็ดเลือด, จะต้องทำการตรวจหาส่วนของ Fasting plasma glucose, จะต้องทำการตรวจหาค่า Lipid profile, ทำการตรวจหา Electrolytes และทำการตรวจหาค่าความแข็งตัวของเลือด ( PTT/PT )
ความจำเป็นในการดูแลรักษาพยาบาล เพื่อชะลอและป้องกันการเกิดโรคให้น้อยลง
1.รายการดูแลและป้องกัน
สำหรับรายการที่สำคัญในการดูแลและป้องกันก็คือการใช้ยาและการนัดผู้ป่วยมาตรวจตามนัดนั่นเอง โดยจะเน้นให้ผู้ป่วยให้ความสำคัญของการมาตรวจตามนัด เพื่อจะได้วินิจฉัยภาวะ TIA โดยหากตรวจพบภาวะ Atrial fibrillation ในผู้ป่วย ก็จะจัดให้ผู้ป่วยได้รับยาป้องกันการแข็งตัวของเลือด เพื่อป้องกันการเกิดโรคหลอดเลือดสมองให้ได้มากที่สุด และที่สำคัญควรใช้ยาต้านเกล็ดเลือดชนิด Aspirin ภายใน 48 ชั่วโมงอีกด้วย
นอกจากนี้ก็จะให้ผู้ป่วยควบคุมน้ำหนักให้อยู่ในเกณฑ์ที่ปกติ มีการทานอาหารและออกกำลังกายอย่างสม่ำเสมอ งดการดื่มสุราและสูบบุหรี่อย่างเด็ดขาด รวมถึงต้องควบคุมระดับของความดันโลหิตให้มีความปกติด้วย โดยจะมีเป้าหมายอยู่ที่ น้อยกว่าหรือเท่ากับ 140/90 mmHg นั่นเอง
2.ให้ความรู้กับประชาชน
จะเน้นการให้ความรู้แก่ประชาชนเพื่อป้องกันความเสี่ยงดังกล่าวที่อาจจะเกิดขึ้น โดยเฉพาะกลุ่มประชาชนที่มีความเสี่ยงสูง เช่น ผู้ป่วยเบาหวาน ผู้ป่วยความดันโลหิตสูง ผู้ป่วยไขมันในเลือดสูง ผู้ป่วยที่เป็น DM, HT และ DLP
3.สร้างความเข้าใจและความตระหนักให้ผู้ป่วย
ทำการสร้างความเข้าใจและความตระหนัก เพื่อให้ผู้ป่วยเห็นถึงความสำคัญและอันตรายของโรคนี้มากขึ้น โดยจะอธิบายข้อดีของการที่ผู้ป่วยเข้ารับการรักษากับทางโรงพยาบาลอย่างเร่งด่วน และบอกถึงอาการแสดงของโรคหลอดเลือดสมอง เพื่อให้ผู้ป่วยสังเกตตัวเองได้ง่ายขึ้น และรู้เท่าทันโรคร้าย สามารถเข้ารับการรักษาได้ทันก่อนที่อาการจะรุนแรงนั่นเอง [adinserter name=”ไขมันในหลอดเลือดและความดันโลหิต”]
ความผันแปรและความสูญเปล่าในระบบ
เรื่องของความผันแปรหรือเรื่องของความสูญเสียที่เกิดขึ้นภายในระบบนั้นเป็นสิ่งที่สำคัญมากไม่ว่าจะเป็นเรื่องของการรับรู้ของทางผู้ป่วยเองต่อส่วนของความรุนแรงในการเกิดโรค “ หลอดเลือดสมอง ” เพราะด้วยตัวกลุ่มผู้ป่วยนั้นมีอาการเตือนที่จะค่อนข้างบ่อยมาก ( อยู่ที่ประมาณ 1 ถึง 2 ครั้งในหนึ่งเดือน ) และที่สำคัญโรคนี้บอกเลยว่าสามารถที่จะหายได้หากได้รับการดูแลรักษาดี ๆ ส่วนเรื่องของประสิทธิภาพกับการประเมินบุคคลที่เป็นผู้ป่วยจะรวมถึงระบบการส่งต่อในระบบริการทางการแพทย์ฉุกเฉิน ( เบอร์โทรศัพท์ 1669 ) ร่วมด้วยซึ่งพบว่าในส่วนนี้ยังคงมีประสิทธิภาพที่น้อยกว่าที่ควรจะเป็น, เรื่องของการละเลยกลุ่มผู้ป่วยที่เป็นกลุ่มเสี่ยงที่อาจพบในส่วนของอาการเตือนหรืออาการแสดงของโรคอันตรายอย่างโรคหลอดเลือดสมอง อาทิเช่น ตัวผู้ป่วยนั้นพบว่ามีความเสี่ยงแต่กลับไม่ได้มีการเฝ้าระวังเฝ้าสังเกตอาการอันด้วยเหตุผลประเภทที่ว่า “มีการประเมินร่างกายที่ไม่ละเอียดพอ, มีปัญหาเกี่ยวกับจำนวนเตียง” เป็นต้น
สำหรับการจัดการเพื่อลดระดับความสูญเปล่าและลดระดับความผันแปรนั้นก็เพื่อเป็นการคัดกรองผู้ป่วยกลุ่มเสี่ยงพร้อมทั้งทำการขึ้นทะเบียนเพื่อเข้าสู่ระบบการติดตามโรค, การพัฒนาเกี่ยวกับประสิทธิภาพและศักยภาพของตัวบุคลากรเพื่อการประเมินกลุ่มผู้ป่วย, การพัฒนาในส่วนของความรู้ การประชาสัมพันธ์เพื่อให้ทางประชาชนได้ทราบ เป็นต้น
2.กลุ่มที่มีความเสี่ยงต่อการเกิดโรคหลอดเลือดสมอง
ปัญหาสุขภาพ
ในกลุ่มที่มีความเสี่ยงต่อการเกิดโรคหลอดเลือดสมองได้สูง จะมีปัญหาสุขภาพที่เห็นได้ชัดคือ สูบบุหรี่และดื่มเครื่องดื่มแอลกอฮอล์จัด ซึ่งส่วนใหญ่จะดื่มตั้งแต่ 1 ครั้ง/สัปดาห์ขึ้นไป มีอาการหัวใจเต้นผิดจังหวะ ชนิดที่เรียกว่า Atrial fibrillation มีระดับคอเลสเตอรอลสูง ผู้ที่เป็นเบาหวาน มีเส้นรอบเอวเกินจากที่กำหนด คือผู้ชายมากกว่าหรือเท่ากับ 36 นิ้วและผู้หญิงมากกว่าหรือเท่ากับ 32 นิ้ว นอกจากนี้ยังรวมถึงผู้ที่มีระดับความดันโลหิตสูงและมีอายุมากกว่า 40 ปีอีกด้วย [adinserter name=”ไขมันในหลอดเลือดและความดันโลหิต”]
ความจำเป็นในการใช้ทรัพยากร
1.ในแต่ละสถานบริการสุขภาพของชุมชนจะมี NP อย่างน้อย 1 คน ทำหน้าที่ประสานงานกับ อสม. เพื่อส่งต่อข้อมูลสุขภาพร่วมกันและเพื่อให้แต่ละชุมชนสามารถนำไปให้ข้อมูลแก่ประชาชนได้มากขึ้น
2.Non Human-Resource
- Physical exam equipment ( เครื่องวัด BP, เครื่องชั่งน้ำหนัก, เครื่องเจาะ DTX )
- Information managementsystem
- Material ได้แก่
: Record book ผู้ป่วย Matabolic syndrome+Hypertension
: Lifestyle modification book - สถานบริการด้านสุขภาพประจำชุมชน
- ทำแบบคัดกรองความเสี่ยง โดยสร้างระบบข้อมูลขึ้นมาและระบบการส่งต่อข้อมูลผู้ป่วยด้วย
- ศูนย์บริการสุขภาพต่างๆ ที่จะให้ข้อมูล ข่าวสารสุขภาพที่สำคัญ รวมถึงสื่อในการรณรงค์ด้วย
- จัดให้มีห้อง Lab ประจำโรงพยาบาลจังหวัด
ควรปฏิบัติเกี่ยวระบบการรักษาดูแลผู้ป่วยและป้องกัน “ โรคหลอดเลือดสมอง ”
เรื่องของความจำเป็นต่อการดูแลและรักษาเกี่ยวกับโรคหลอดเลือดสมองหรือเพื่อการป้องกันโอกาสที่จะเกิดขึ้นนั้นวิธีการที่ใช้มีด้วยกันมากมายหลายประเภททั้งนี้ก็ต้องขึ้นอยู่กับลักษณะสุขภาพของตัวผู้ป่วยด้วยว่าสามารถทำได้มากน้อยเพียงใด ตัวอย่างวิธีการ ได้แก่
- การเลือกที่จะให้ความรู้ในเรื่องของวิธีการที่จะช่วยป้องกันโอกาสเกิดโรคที่เป็นผลมาจากพฤติกรรมและการปฏิบัติตัวรวมถึงเรื่องของภาวะแทรกซ้อนที่อาจเกิดขึ้นอันเป็นผลมาจากภาวะความเสี่ยงที่พบเจอ
- ดำเนินการจัดการที่ตัวของผู้ป่วยรวมถึงเข้าไปดำเนินการปรับเปลี่ยนพฤติกรรมให้เป็นไปอย่างยั่งยืนให้ได้มากที่สุด อาทิเช่น ให้ผู้ป่วยรู้จักที่จะเลิกหรือลดปริมาณเครื่องดื่มแอลกอฮอล์ให้ได้โดยพยายามควบคุมไม่ให้แอลกอฮอล์ที่ดื่มเข้าไปเกินกว่า 30 มิลลิเมตรต่อวัน [adinserter name=”ไขมันในหลอดเลือดและความดันโลหิต”]
- ให้ทำการใช้วิธีแบบ DASH DIET หมายถึงการที่ผู้ป่วยจะต้องทานเพียงแค่ผลไม้ประเภทที่มีรสไม่หวานมาก ต้องถูกจำกัดในเรื่องของปริมาณไขมันให้ลดลงอยู่ในเกณฑ์ที่กำหนดโดยเฉพาะอย่างยิ่งไขมันประเภทไขมันอิ่มตัว
- จะต้องมีการทานผลไม้ทานผักให้ได้อย่างน้อยประมาณ 10 กรัมต่อหนึ่งวัน
- พยายามที่จะจำกัดในส่วนของเกลือที่เติมลงไปในอาหารเพื่อเป็นการลดปริมาณของโซเดียม ( จะต้องมีปริมาณอยู่ที่ 100 กรัมต่อวัน )
- พยายามที่จะควบคุมระดับน้ำหนักของผู้ป่วยให้คงที่อยู่ในเกณฑ์ปกติสำหรับเกณฑ์ปกติของคนทั่วไป
- สำหรับในกรณีที่ผู้ป่วยนั้นมีภาวะของโรคเบาหวานร่วมด้วยจำเป็นต้องลดระดับของ HbA 1 c ให้เหลือน้อยกว่า 6.5 และต้องมีปริมาณคอเลสเตอรอลทั้งหมดน้อยกว่า 175 และปริมาณไตรกลีเซอไรด์น้อยกว่า 150 เป็นต้น
นอกจากนี้ก็ยังมีเรื่องของการตรวจคัดกรองเพื่อเป็นการค้นหาบุคคลที่อาจกำลังจะเป็นกลุ่มเสี่ยงหรือเป็นกลุ่มเสี่ยงอยู่แล้วเพื่อเข้าสู่ระบบการดูแลรักษาต่อไป ส่วนนี้สำหรับกรณีของการตรวจคัดกรองนั้นหากพบว่ามีระดับความดับโลหิตที่อยู่ในเกณฑ์สูง ( อยู่ที่ 170/100 ขึ้นไป ) จำนวนสองครั้งในการวัดติดต่อกันหลังจากที่ได้มีการให้ได้นั่งพักเป็นที่เรียบร้อยแล้วก็ตามจำเป็นจะต้องติดตามเรื่องของระดับคอเลสเตอรอลเป้นประจำทุก ๆ 1 เดือนเพื่อให้ผู้ป่วยนั้นเกิดการมีปัจจัยเสี่ยงที่ลดน้อยลงแต่หากพยายามเต็มที่แล้วแต่ก็ยังไม่สามารถที่จะลดในส่วนนี้ได้จริง ๆ อาจจำเป็นต้องส่งผลไปให้ทางนักศึกษาแพทย์ของหน่วยงานเพื่อเข้าสู่ระบบการรักษาที่เน้นไปที่การรับประทานยาลดระดับความดันโดยตรงต่อไปแต่แต่สำหรับกลุ่มเสี่ยง อาทิเช่น กลุ่มที่มีโรคประจำตัวอย่างโรคเบาหวาน โรคความดันโลหิต ไขมันในเลือดสูงกว่าเกณฑ์ หรือกลุ่มประชาชนที่อยู่ในช่วงอายุมากกว่า 40 ปีขึ้นไปแบบนี้ควรจะต้องมีการตรวจคัดกรองในระดับของชุมชนประมาณ 1 ครั้งต่อปีและจะต้องมีการขึ้นทะเบียนรายชื่อไว้ด้วย
ความผันแปร / ความสูญเปล่าในระบบ
สำหรับความผันแปรและความสูญเปล่าที่เกิดขึ้นในระบบ มักจะเกิดจากการย้ายถิ่นฐานของประชาชน ทำให้ประชาชนส่วนหนึ่งไม่ได้เข้ารับการรักษาอย่างต่อเนื่อง การไม่มีพื้นฐานข้อมูลทางอิเล็กทรอนิกส์ การขาดการประสานงาน ทำให้ผู้ป่วยไม่ได้รับการดูแลรักษาจากแพทย์อย่างเหมาะสมเท่าที่ควร ไม่ได้กำหนดให้ทีมสุขภาพทำหน้าที่รับผิดชอบในส่วนของการลงคัดกรองและรวบรวมข้อมูลผู้ป่วย ละเลยการติดตามผลการรักษาและอาการของผู้ป่วยอย่างต่อเนื่อง รวมถึงการไม่ได้ตรวจวัดเพื่อเช็คสุขภาพหรือทำแต่ไม่ต่อเนื่องด้วย [adinserter name=”ไขมันในหลอดเลือดและความดันโลหิต”]
การลดความสูญเปล่าและลดการผันแปรลง
การจัดการเพื่อลดความสูญเปล่าและลดการผันแปรได้นั้น สามารถทำได้โดย
1.ทำการประสานงานกับ อสม เพื่อให้มีการติดตามและคัดกรองผู้ป่วยที่อยู่ห่างไกล รวมถึงผู้ป่วยที่ย้ายถิ่น ทำให้ขาดสิทธิ์ในการเข้ารักษา
2.กำหนดให้มีการเตรียมและออกแบบการบันทึกข้อมูลที่มีความจำเป็นในแต่ละระดับของสถานบริการ ( Policy of guideline for standard DM/HT health file )
ระดับปฐมภูมิ : ข้อมูล Metabolic syndome ทั้งหมดที่สามารถตรวจ คัดกรองได้ ได้แก่ BMI, DTX, ระดับ BP
ระดับทุติยภูมิ/ตติยภูมิ : ข้อมูลสุขภาพทั้งหมดที่สามารถตรวจคัดกรองได้ ได้แก่ BMI, DTX, FBS, Lipid profile, EKG Microalbuminuria, BP : รายงานผลInvestigate ต่างๆ
การจัดการรายกรณีผู้ป่วยโรคความดันโลหิตสูงที่มีภาวะโรคหลอดเลือดสมองระยะเฉียบพลัน
ปัญหาสุขภาพ
ผู้ป่วยจะมีอาการของโรคหลอดเลือดสมองอย่างเฉียบพลัน ซึ่งมักจะเกิดภายใน 3-4.5 ชั่วโมง หลังจากมีอาการ
ความจำเป็นในการใช้ทรัพยากร
ผู้ป่วยจำเป็นต้องได้รับการรักษาอย่างเร่งด่วนภายในเวลาไม่เกิน 30 นาที ดังนั้นหากทรัพยากรขาดแคลนหรือขาดผู้เชี่ยวชาญจะต้องเตรียมหามาโดยด่วน โดยกระบวนการรักษาที่ต้องใช้ทรัพยากรก็มีดังนี้
- การตรวจหาความสมบูรณ์ของเม็ดเลือด Complete blood count with platelet count
- หากมีเครื่องมือพร้อม จะต้องทำการตรวจหาการแข็งตัวของเลือดร่วมด้วย Activated partial thromboplastin time ( PTT ), prothrombin time ( PT )
- ใช้ Short NIHSS Scale ประกอบกับการประเมินอาหารทางระบบประสาทของผู้ป่วย รวมถึงการประเมินความรู้สึกในการกลอกตา การมองเห็น การอ่อนแรงของแขน ขา และใบหน้า การรับรู้ความรู้สึก การเดินเซและการพูด เป็นต้น [adinserter name=”ไขมันในหลอดเลือดและความดันโลหิต”]
- ทำการประเมินหาปัจจัยเสี่ยงอย่างเร่งด่วน ไม่ว่าจะเป็น ภาวะโรคหัวใจ ภาวะเบาหวานหรือความดันโลหิตสูง เป็นต้น
- ทำการตรวจ Computerized tomography ( CT ) brain ( non-contrast ) ซึ่งผลการตรวจควรจะได้ภายใน 30 นาที หากนานเกินกว่านั้น ไม่ต้องตรวจก่อน เพราะจะทำให้ล่าช้าไม่ทันการได้
- รีบส่งตัวผู้ป่วยไปยังโรงพยาบาลอย่างเร่งด่วน เพื่อให้ยาละลายลิ่มเลือด
- ตรวจหาGglucose หรือ DTX ระยะจากภาวะ Hypo-hyperglycemia
ชะลอความเสียหายของเนื้อสมองก่อนเริ่มการรักษาที่เฉพาะเจาะจง
ก่อนจะเริ่มต้นการรักษาอย่างเฉพาะเจาะจง จะต้องมีการชะลอหรือลดความเสียหายของเนื้อสมองลงก่อน โดยจะต้องใช้ Monitor EKG จากนั้นดูแลผู้ป่วยให้ได้รับสารน้ำอย่างเหมาะสม แต่อย่าเพิ่งให้สารน้ำที่มีน้ำตาลหรือเป็นกลูโคสเด็ดขาด ที่สำคัญจะต้องให้ผู้ป่วยนอนให้ศีรษะต่ำลงมาประมาณ 30 องศา เพื่อระวังการสูดสำลักและภาวะแทรกซ้อนที่อาจจะเกิดขึ้นระหว่างที่กำลังส่งต่อผู้ป่วยนั่นเอง
โดยทั้งนี้หากพบว่าระดับน้ำตาลในเลือดของผู้ป่วยสูงมาก จะต้องทำการฉีดอินซูลินเข้าไปก่อน เพื่อพยายามรักษาระดับน้ำตาลเอาไว้ เนื่องจากหากน้ำตาลสูง จะยิ่งทำให้เกิดภาวะสมองขาดเลือดที่รุนแรงมากขึ้น จากนั้นให้เร่งประสานงานกับ CM Store เพื่อส่งตัวผู้ป่วยอย่างรวดเร็วที่สุด และที่สำคัญ อย่าลืมประเมินทางเดินหายใจและประเมินระดับความดันโลหิตของผู้ป่วยด้วย อย่างไรก็ตามไม่ควรให้ยาลดความดันในขณะที่สมองขาดเลือดเฉียบพลันเด็ดขาด
ความผันแปรและความสูญเปล่าในระบบ
ความผันแปรและความสูญเปล่าในระบบที่เกิดขึ้น อาจเกิดได้จาก
1.โรงพยาบาลขาดศักยภาพ ทำให้เกิดความบกพร่องในเรื่องการส่งต่อ การประเมินและการให้ข้อมูลแก่ญาติ
2.มีประสิทธิภาพระหว่างการส่งต่อต่ำ ซึ่งอาจเป็นเพราะเกิดปัญหาระหว่างทางหรือรถติด ทำให้ไม่สามารถส่งต่อผู้ป่วยได้อย่างรวดเร็ว
3.สถานพยาบาลมีการให้ยาละลายลิ่มเลือดน้อยมาก หรือมียาอยู่น้อยจึงไม่สามารถให้ยาแก่ผู้ป่วยได้ตามความสมควร
4.ประชาชนมีความรู้เกี่ยวกับโรคนี้ต่ำมาก ส่วนใหญ่จึงมักจะรออาการสักพักก่อนจึงจะไปโรงพยาบาล จึงมักจะทำให้อาการรุนแรงขึ้น
5.ระยะทางในการส่งต่อ ไกลมาก ทำให้ไปถึงช้า [adinserter name=”ไขมันในหลอดเลือดและความดันโลหิต”]
การลดความสูญเปล่าและความแปรผัน
การลดความสูญเปล่าและความแปรผันที่อาจจะเกิดขึ้น ทำได้โดยการ จัดการอบรมเจ้าหน้าที่ในหน่วย EMS เพื่อให้สามารถประเมินและดูแลผู้ป่วยระหว่างส่งต่อได้อย่างมีศักยภาพ มีการประสานข้อมูลการส่งต่ออย่างรวดเร็วจัดทำแนวทางการส่งต่อที่มีประสิทธิภาพสูง มีการพัฒนาระบบแพทย์ฉุกเฉินอยู่เสมอ เพื่อให้สามารถสั่งการรถพยายามออกในทันทีทันใดเมื่อมีการแจ้งเหตุฉุกเฉิน นอกจากนี้จะต้องมีการจัดทำระบบบันทึกอาการที่ชัดเจน เพื่อลดเวลาในการซักประวัติผ็ป่วยลง และสามารถทำการวินิจฉัยและส่งต่อรักษาได้เร็วขึ้น
การรักษาภาวะความดันโลหิตสูงในภาวะสมองมีการขาดเลือดอย่างเฉียบพลัน
ผู้ป่วยทั่วไป
- Systolic < 220 Diastolic < 120 mmHg
การรักษา : ให้ผู้ป่วยนอนพักลดภาวะเครียดประเมินความสุขสบายเช่นอาการปัสสาวะไม่ออก
- Systolic > 220 Diastolic < 125-140 mmHg
การรักษา : Captopril ทางปาก
Hydralazine ทางหลอดเลือดดำ
Nicadipine หยดทางหลอดเลือดดำ
Nitroglycerine หยดทางหลอดเลือดดำ
Nitroprusside หยดทางหลอดเลือดดำ
- Diastolic > 140 mmHg
การรักษา : Nitroprusside หยดทางหลอดเลือดดำ [adinserter name=”ไขมันในหลอดเลือดและความดันโลหิต”]
ผู้ป่วยได้รับยาละลายลิ่มเลือด
- Systolic < 185 Diastolic < 110 mmHg
การรักษา : Nicadipine หยดทางหลอดเลือดดำ
Nitroglycerine หยดทางหลอดเลือดดำ
Nitroprusside หยดทางหลอดเลือดดำ
- Diastolic > 140 mmHg
การรักษา : Nitroprusside หยดทางหลอดเลือดดำ
การจัดการรายกรณีผู้ป่วยในการดูแลตนเองเพื่อป้องกันการเกิดโรคหลอดเลือดสมองซ้ำ ( Recurrent Stroke )
ความจำเป็นในการใช้ทรัพยากร
การจัดการให้ผู้ป่วยสามารถดูแลตนเองเพื่อป้องกันการเกิดโรคหลอดเลือดสมองซ้ำ มีความจำเป็นต้องได้รับยาลดไขมันอย่างต่อเนื่อง และหากไม่สามารถควบคุมความดันได้ ก็จะต้องมีการติดตามผลการใช้ยาอยู่เสมอ จัดให้ผู้ป่วยได้มีการฟื้นฟูสภาพร่างกายอย่างต่อเนื่อง เพื่อป้องกันโอกาสที่จะพิการได้ ที่สำคัญจำเป็นจะต้องให้ผู้ป่วยได้รับยาเพื่อต้านเกล็ดเลือดหรือยาต้านการแข็งตัวของเลือดด้วย รวมถึงเฝ้าระวังผลข้างเคียงที่อาจจะเกิดขึ้นด้วยเช่นกัน นอกจากนี้จะต้องมีการจัดโปรแกรมอาหารในการควบคุมน้ำหนัก เพื่อให้ผู้ป่วยทำตามได้ และหากกรณีที่มีทรัพยากรหรือผู้เชี่ยวชาญเพียงพอ ก็ควรหาสาเหตุของโรคให้พบ เพื่อจะได้ป้องกันได้อย่างมีประสิทธิภาพมากขึ้นนั่นเอง
ความจำเป็นของการดูแลรักษาพยาบาล
การดูแลรักษาพยาบาล มีความจำเป็นเพื่อสร้างศักยภาพที่ดีให้กับผู้ป่วย ช่วยดูแลประคับประคองผู้ป่วยทางด้านจิตใจ ไม่ให้เกิดภาวะซึมเศร้าหรืออารมณ์แปรปรวนได้ง่าย ทั้งยังช่วยควบคุมความเสี่ยงหรือภาวะแทรกซ้อนที่อาจจะเกิดขึ้นได้อีกด้วย โดยส่วนใหญ่ก็จะแนะนำให้ผู้ป่วยควบคุมเบาหวาน งดสูบบุหรี่และดื่มเครื่องดื่มมึนเมา ควบคุมน้ำหนักตัวและอาหารที่ทาน ควบคุมระดับไขมันในเลือดให้อยู่ในเกณฑ์ปกติ รวมทั้งป้องกันไม่ให้เกิดการติดเชื้อในร่างกายด้วย [adinserter name=”ไขมันในหลอดเลือดและความดันโลหิต”]
ความผันแปรและความสูญเปล่าในระบบ
ความผันแปรหรือความสูญเปล่าของระบบมักจะเกิดขึ้นจากการขาดการมาพบแพทย์หรือละเลยที่จะพบแพทย์ตามนัด การเปลี่ยนบทบาทของคนในครอบครัว ปัญหาเศรษฐกิจ เป็นผลให้รายได้ลดลงจึงไม่พร้อมที่จะรักษา ไม่ได้รับการฟื้นฟูสภาพร่างกายอย่างต่อเนื่อง การไม่มีผู้ดูแลอย่างแท้จริง หรือการเกิดภาวะแทรกซ้อนที่ทำให้ต้องใช้ทรัพยากรในการรักษามากขึ้น โดยเฉพาะการเปลี่ยนแปลงทางด้านอารมณ์หรือภาวะซึมเศร้า
การลดความสูญเปล่าและความผันแปร
สำหรับการลดความสูญเปล่าและความผันแปรที่เกิดขึ้น สามารถทำได้โดย
1.พัฒนาสื่อการเรียนรู้ต่างๆ เพื่อให้ผู้ป่วยสามารถเข้าใจได้ง่าย และประเมินตนเองได้เมื่อเกิดโรคหลอดเลือดสมอง รวมถึงสามารถที่จะเรียกใช้รถพยาบาลฉุกเฉินได้ตลอด 24 ชั่วโมงด้วย
2.มีการเพิ่มศักยภาพให้แก่ผู้ดูแลและผู้ป่วย ด้วยการทำกิจกรรมกลุ่มเพื่อแลกเปลี่ยน รวมถึงเป็นที่ปรึกษาให้กับผู้ที่ทำหน้าที่ดูแลและผู้ป่วยด้วย
3.จัดหาแหล่งประโยชน์ในชุมชนเพื่อให้ผู้ป่วยได้รับการดูแลอย่างใกล้ชิดมากขึ้น พร้อมจัดทำแบบประเมินสุขภาพของผู้ป่วยแต่ละราย
4.ทำสื่อการสอนในการฟื้นฟูสภาพ ให้ผู้ป่วยเรียนรู้และทำได้ด้วยตัวเอง รวมถึงมีการประสานเพื่อส่งต่อผู้ป่วยให้ได้รับดูแลอย่างต่อเนื่อง
ผลลัพธ์ด้านการจัดการรายกรณีผู้ป่วยโรคความดันโลหิตสูงที่มีภาวะโรคหลอดเลือดสมอง
กลุ่มเป้าหมาย
1.กลุ่มที่เสี่ยงต่อการเกิด Recurrent Stroke
สำหรับกลุ่มที่มีความเสี่ยงต่อการ Recurrent Stroke จะดำเนินการสร้าศักยภาพให้กับผู้ป่วยและการดูแล โดยการจัดเตรียมอุปกรณ์สำหรับใช้ที่บ้านให้พร้อม และจัดสถานที่สิ่งแวดล้อมให้เหมาะสมมากขึ้น รวมถึงปรับเปลี่ยนวิธีการทำกิจกรรมต่างๆ ของผู้ป่วย เพื่อให้สอดคล้องกับข้อจำกัดความสามารถมากกว่าเดิม นอกจากนี้ก็มีการเตรียมป้องกันภาวะแทรก้อนที่อาจจะเกิดขึ้นอีกด้วย [adinserter name=”ไขมันในหลอดเลือดและความดันโลหิต”]
โดยจากการจัดการข้างต้น มีเป้าหมายให้เกิดผลลัพธ์คือ สามารถลดภาวะแทรกซ้อนต่างๆ ได้ และการดำรงชีวิตประจำวันและสิ่งแวดล้อมในบ้านของผู้ป่วย มีความเหมาะสมและเอื้อต่อการรักษาได้ดี
ผลลัพธ์ด้านค่าใช้จ่าย / การใช้ทรัพยากร / เวลา
1.reduce informal cost
– From loss of income
– Cost of eqipments and time for care ส่งผลให้ญาติหรือผู้ป่วยสามารถกลับไปทำงานได้คงเดิมและเร็วกว่าปกติ
2.increase recovery
ผู้ป่วยก่อนจำหน่ายไม่สามารถช่วยเหลือตนเองได้ mRS = 4 กลับมาช่วยเหลือตนเองได้ mRs = 2 ภายใน 3 เดือน
2.กลุ่มผู้ป่วยที่มีภาวะเสี่ยงต่อการเกิดโรคหลอดเลือดสมอง
สำหรับผู้ป่วยที่มีภาวะเสี่ยงกลุ่มนี้จะมีวิธีการจัดการด้วย Stroke Education for Risk Group และ Education of Stroke Recognition เพื่อลดความเสี่ยงให้ต่ำลงไปจากเดิม
โดยจากการจัดการข้างต้น คาดว่าผู้ป่วยจะได้รับการตรวจคัดกรองเพื่อหาภาวะโรคหลอดเลือดสมองมากขึ้น มีการขึ้นทะเบียนผู้ป่วยเพื่อเฝ้าระวังการเกิดโรคหลอดเลือดสมอง และสุดท้าย ผู้ป่วยจะต้องสามารถประเมินตนเองเมื่อเกิดโรคหลอดเลือดสมองขึ้นได้ เพื่อจะได้เข้ารับการรักษาที่โรงพยาบาลได้ทันนั่นเอง
ผลลัพธ์ด้านค่าใช้จ่าย / การใช้ทรัพยากรและเวลา
1.Shorten Time to Hospital ผู้ป่วยมาโรงพยาบาลได้เร็ว จึงรักษาได้ง่ายและใช้ทรัพยากรในการรักษาน้อย
2.Save Cost of Care เมื่อผู้ป่วยมีความรู้และสามารถปรับพฤติกรรมได้อย่างเหมาะสมมากขึ้น ก็จะทำให้การต้องนอนรักษาตัวที่โรงพยาบาลมีน้อยลง จึงลดค่าใช้จ่าย เวลา และประหยัดทรัพยากรได้ดี [adinserter name=”ไขมันในหลอดเลือดและความดันโลหิต”]
3.กลุ่มผู้ที่เกิดภาวะโรคหลอดเลือดสมองแบบเฉียบพลัน ( Acute Ischemic Stroke )
ผู้ป่วยกลุ่มนี้ แพทย์จะมีการจัดการด้วยวิธี Data Management, Stroke Network และ Coordinator CM HT ในการ Refer ซึ่งผลจากการจัดการ ก็จะช่วยเพิ่มโอกาสให้ผู้ป่วยได้รับยาละลายลิ่มเลือดมากขึ้น จึงลดความรุนแรงของโรคได้ดี ทั้งยังช่วยลดความพิการหรืออัตราการตายได้อีกด้วย
ผลลัพธ์ด้านค่าใช้จ่าย / การใช้ทรัพยากร / เวลา
1.ลดการใช้ทรัพยากรในการรักษาได้ดี เพราะผู้ป่วยส่วนใหญ่เมื่อได้มีการจัดการตามข้างต้นแล้ว มักจะกลับมาเป็นปกติโดยไม่ต้องทำกายภาพบำบัดแต่อย่างใด ในขณะที่ผู้ป่วยทั่วไปจะต้องทำกายภาพบำบัดซึ่งนอกจากจะเสียทรัพยากรแล้ว ยังสิ้นเปลืองค่าใช้จ่ายและระยเวลาอีกด้วย
2.ช่วยประหยัดเวลาในการตรวจวินิจฉัยได้อย่างดีเยี่ยม
3.ลดค่าใช้จ่ายในการตรวจทางห้อง Lab ที่มีขั้นตอนความซับซ้อนและยุ่งยาก
4.ฟื้นฟูสภาพร่างกายได้เร็ว และกลับมาเป็นปกติ โดยไม่ต้องใช้ระยะเวลารักษานาน
5.กรณีที่อาการรุนแรง ผู้ป่วยจะได้รับการส่งต่อที่รวดเร็ว
อัตราการ การได้รับยาละลายลิ่มเลือดเพิ่มขึ้นในประเทศไทย
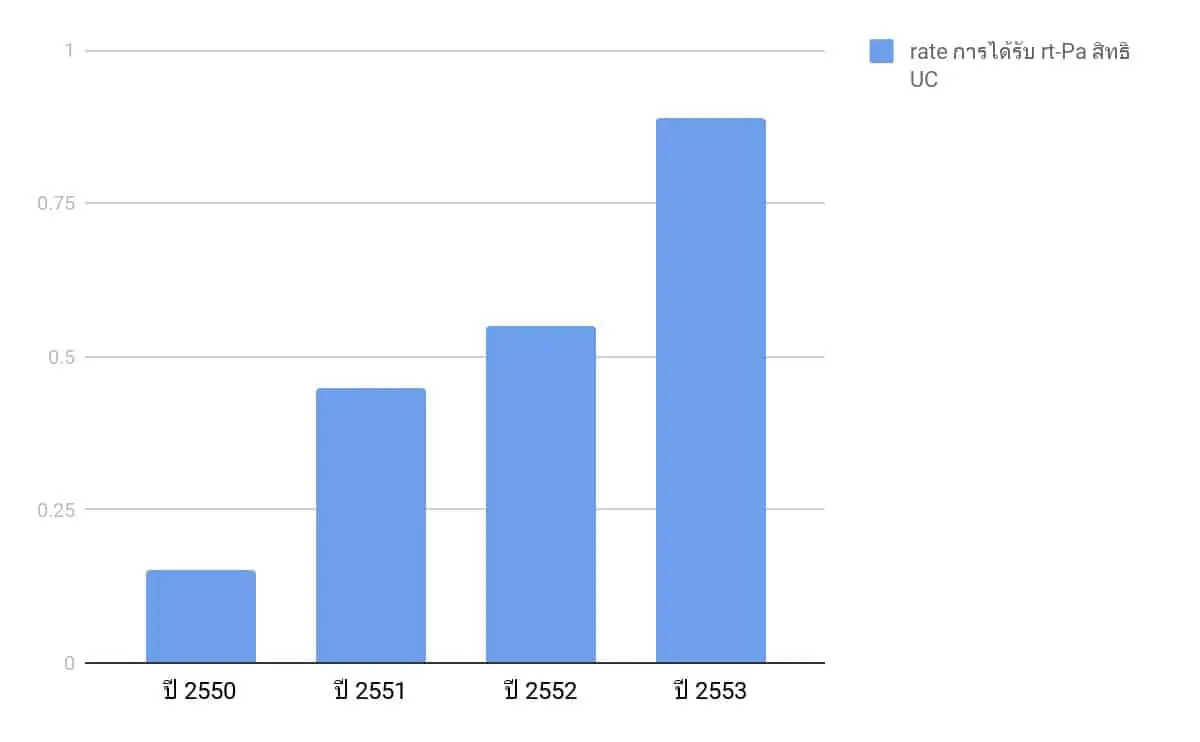 ปี 2550 = 0.15% ปี 2551 = 0.45% ปี 2552 = 0.55% ปี 2553 = 0.89%
ปี 2550 = 0.15% ปี 2551 = 0.45% ปี 2552 = 0.55% ปี 2553 = 0.89%
การดำเนินการเพื่อการประสานด้านการดูแลส่วนของข้อมูลเพื่อการส่งต่อตัวผู้ป่วยภายในเครือข่ายของบริการสุขภาพต่อไป [adinserter name=”ไขมันในหลอดเลือดและความดันโลหิต”]
การที่จะดำเนินการจัดการดูแลผู้ป่วยที่ป่วยเป็นโรคความดันโลหิตสูงแถมมีลักษณะภาวะโรคหลอดเลือดสมองควบคู่ไปด้วยนั้นค่อนข้างต้องให้ความสำคัญในรายละเอียดค่อนข้างมาก จำเป็นต้องดำเนินการอย่างรวดเร็ว เหมาะสมและถูกต้องอยู่เสมอซึ่งนั่นจะต้องอาศัยความร่วมมือจากทางหน่วยงานหลาย ๆ ฝ่าย พยาบาลจะต้องกลายเป็นคนที่เข้าไปมีส่วนร่วมในทุกกระบวนการไม่ว่าจะเริ่มตั้งแต่กระบวนการของการคัดกรอง กระบวนการป้องกันไม่ให้เกิดการป่วยซ้ำอีกครั้ง การดำเนินการจัดการผู้ป่วยเพื่อการเฝ้าระวังการเกิดโรคได้ด้วยตนเอง การจัดการเมื่อพบอาการเตือนของโรค สำหรับบทบาทของตัวพยาบาลในประเด็นของการประสานงานนั้นก็เพื่อให้เป็นการเกิดความร่วมมือไม่ว่าจะเป็นการประสานงานด้านการส่งต่อข้อมูล การรักษาและการดูแลผู้ป่วยอย่างต่อเนื่อง ทั้งหมดนี้ก็เพื่อให้ผู้ป่วยนั้นได้รับการดูแลแบบเป็นระบบ เกิดความซ้ำซ้อนในการใช้ทรัพยากรที่ลดน้อยลง ไม่ต้องเสียเวลาโดยใช่เหตุอย่างที่เคยเป็นมาและยังเป็นการทำให้ผู้ป่วยได้ความรับความปลอดภัยอย่างเร็วที่สุดและมีประสิทธิภาพในทุกกระบวนการอย่างแท้จริง
ตัวอย่างแบบบันทึกข้อมูลการส่งต่อผู้ป่วยโรคหลอดเลือดสมองระยะเฉียบพลัน ( Stroke Fast Track )
| โรงพยาบาลที่ส่ง…………………………..……………….วันที่…….เดือน………..พ.ศ……….. ชื่อ……………………………………………………………….อายุ…..……เพศ…..…..อาการ มุมปากด้าน………ตก อ่อนแรงซีก……… การพูดผิดปกติ…….. ชาซีก……..อื่นๆ…. เวลาที่เริ่มเกิดอาการ………น. วันที่…..เดือน………….. พ.ศ……เวลาที่มาถึงโรงพยาบาล………น.(ถ้าผู้ป่วยไม่สามารถบอกเวลาที่เริ่มเกิดอาการได้ให้บันทึกเวลาล่าสุดที่ผู้พบเห็นผู้ป่วยยังเป็นปกติเป็นเวลาที่เริ่มอาการ ตัวอย่างเช่นเกิดอาการตั้งแต่ตื่นนอนให้ใช้เวลาล่าสุดที่ตื่นขึ้นมาแล้วยังปกติหรือถ้าไม่ตื่นเลยตั้งแต่เข้านอนให้บันทึกเวลาที่เข้านอนเป็นเวลาที่เริ่มเกิดอาการเป็นต้นและควรนำพยานผู้เห็นเหตุการณ์มากับผู้ป่วยด้วย)ประวัติโรคประจำตัวเดิม ความดันโลหิตสูง เบาหวาน ไขมันในเลือดสูง สูบบุหรี่ ไตวาย หลอดเลือดหัวใจ Atrial fibrillation อื่นๆ…….. ไม่มี |
ประวัติยาประจำ Aspirin Warfarin Antiplatelet อื่นๆ………… Antihypertensive……….
Hypoglycemic…….. Lipid lowering………. ไม่มี
BP แรกรับ……../……… mmHg Consciousness alert drowsiness stuporous coma
CT-brain ไม่มี ทำแล้วไม่พบhemorrhage
สิทธิประกันสุขภาพถ้วนหน้า รพ…………………………… สิทธิข้าราชการ/รัฐวิสาหกิจ
สิทธิประกันสังคม ต่างด้าว อื่นๆระบุ…………………………….
Faxโรงพยาบาลผู้รับ : 02xxxxxxx แผนกฉุกเฉิน โรงพยาบาลผู้รับ : 02xxxxx
ตัวอย่างแบบบันทึกข้อมูลการส่งต่อผู้ป่วยโรคหลอดเลือดสมองเพื่อการดูแลต่อเนื่อง
| โรงพยาบาลที่ส่งกลับ………………………………………
วันที่รับผู้ป่วย……เดือน….……พ.ศ………. วันที่จำหน่ายผู้ป่วย…….เดือน……….พ.ศ………… ชื่อ……………………………………………….อายุ……….เพศ…….. อาการ มุมปากด้าน………ตก อ่อนแรงซีก……… การพูดผิดปกติ…….. ชาซีก……..อื่นๆ…. การวินิจฉัย…………………………………………………………………. การรักษาที่ได้รับ ได้รับrt-PA ไม่ได้รับrt-PA เนื่องจาก…………………… การตรวจวินิจฉัยเพิ่มเติม MRI/MRA ผล…………………………………… Carotid Duplexultrasound ผล…………………………………… Echocardiogram ผล………………………………………… ภาวะแทรกซ้อนที่เกิดขึ้นระหว่างการรักษา ………………………………………………………………………………………………………… สิ่งที่ต้องเฝ้าระวังและรักษาเพิ่มเติม ประวัติยาที่ได้รับ Aspirin Warfarin Antiplatelet อื่นๆ………… สภาพผู้ป่วยขณะจำหน่าย (mRS)……………… |
ตาราง รายชื่อหน่วยบริการเครือข่ายโรคหลอดเลือดสมองตีบหรืออุดตันที่สามารถให้ยาละลายลิ่มเลือดได้ ปีงลประมาณ 2554
ลำดับ |
จังหวัด |
ชื่อหน่วยบริการ |
ศักยภาพ |
| 1 | แพร่ | รพ.แพร่ | ลูกข่ายให้ยาได้ |
| 2 | น่าน | รพ.น่าน | ลูกข่ายให้ยาได้ |
| 3 | พะเยา | รพ.พะเยา | ลูกข่ายให้ยาได้ |
| 4 | พะเยา | รพ.เชียงคำ | ลูกข่ายให้ยาได้ |
| 5 | เชียงราย | รพ.เชียงรายประชานุเคราะห์ | แม่ข่าย |
| 6 | เชียงใหม่ | รพ.ประสาทเชียงใหม่ | แม่ข่าย |
| 7 | เชียงใหม่ | รพ.มหาราชนครเชียงใหม่มหาวิทยาลัยเชียงใหม่ | แม่ข่าย |
| 8 | ลำปาง | รพ.ลำปาง | แม่ข่าย |
| 9 | ตาก | รพ.สมเด็จพระเจ้าตากสินมหาราช | ลูกข่ายให้ยาได้ |
| 10 | ตาก | รพ.แม่สอด | ลูกข่ายให้ยาได้ |
| 11 | สุโขทัย | รพ.สุโขทัย | ลูกข่ายให้ยาได้ |
| 12 | เพชรบูรณ์ | รพ.เพชรบูรณ์ | ลูกข่ายให้ยาได้ |
| 13 | อุตรดิตถ์ | รพ.อุตรดิตถ์ | แม่ข่าย |
| 14 | พิษณุโลก | รพ.พุทธชินราช | แม่ข่าย |
| 15 | พิษณุโลก | รพ.มหาวิทยาลัยนเรศวร | แม่ข่าย |
| 16 | กำแพงเพชร | รพ.กำแพงเพชร | ลูกข่ายให้ยาได้ |
| 17 | ชัยนาท | รพ.ชัยนาทนเรนทร | ลูกข่ายให้ยาได้ |
| 18 | อุทัยธานี | รพ.อุทัยธานี | ลูกข่ายให้ยาได้ |
| 19 | พิจิตร | รพ.พิจิตร | ลูกข่ายให้ยาได้ |
| 20 | นครสวรรค์ | รพ.ค่ายจิรประวัติ | ลูกข่ายให้ยาได้ |
| 21 | นครสวรรค์ | รพ.ร่มฉัตร | ลูกข่ายให้ยาได้ |
| 22 | นครสวรรค์ | รพ.สวรรค์ประชารักษ์ | แม่ข่าย |
| 23 | พระนครศรีอยุธยา | รพ.พระนครศรีอยุธยา | ลูกข่ายให้ยาได้ |
| 24 | พระนครศรีอยุธยา | รพ.เสนา | ลูกข่ายให้ยาได้ |
| 25 | ลพบุรี | รพ.อานันทมหิดล ลพบุรี | ลูกข่ายให้ยาได้ |
| 26 | ลพบุรี | รพ.บ้านหมี่ | ลูกข่ายให้ยาได้ |
| 27 | ลพบุรี | รพ.พระนารายณ์มหาราช | ลูกข่ายให้ยาได้ |
| 28 | นนทบุรี | รพ.พระนั่งเกล้า | ลูกข่ายให้ยาได้ |
| 29 | นนทบุรี | รพ.ชลประทาน | ลูกข่ายให้ยาได้ |
| 30 | ปทุมธานี | รพ.ปทุมธานี | ลูกข่ายให้ยาได้ |
| 31 | ปทุมธานี | รพ.ธรรมศาสตร์เฉลิมพระเกียรติ | แม่ข่าย |
| 32 | อ่างทอง | รพ.อ่างทอง | ลูกข่ายให้ยาได้ |
| 33 | สิงห์บุรี | รพ.สิงห์บุรี | ลูกข่ายให้ยาได้ |
| 34 | สิงห์บุรี | รพ.อินทร์บุรี | ลูกข่ายให้ยาได้ |
| 35 | สระบุรี | รพ.พระพุทธบาท | ลูกข่ายให้ยาได้ |
| 36 | สระบุรี | รพ.สระบุรี | แม่ข่าย |
| 37 | นครนายก | รพ.ศูนย์การแพทย์สมเด็จพระเทพรัตนราชสุดา | ลูกข่ายให้ยาได้ |
| 38 | นครนายก | รพ.รร.นายร้อยพระจุลจอมเกล้า | ลูกข่ายให้ยาได้ |
| 39 | นครนายก | รพ.นครนายก | ลูกข่ายให้ยาได้ |
| 40 | ประจวบคีรีขันธ์ | รพ.หัวหิน | ลูกข่ายให้ยาได้ |
| 41 | ประจวบคีรีขันธ์ | รพ.ค่ายธนะรัชต์ | ลูกข่ายให้ยาได้ |
| 42 | สมุทรสาคร | รพ.บ้านแพ้ว | ลูกข่ายให้ยาได้ |
| 43 | สมุทรสาคร | รพ.เอกชัย | ลูกข่ายให้ยาได้ |
| 44 | สมุทรสาคร | รพ.สมุทรสาคร | ลูกข่ายให้ยาได้ |
| 45 | ราชบุรี | รพ.ดําเนินสะดวก | ลูกข่ายให้ยาได้ |
| 46 | ราชบุรี | รพ.โพธาราม | ลูกข่ายให้ยาได้ |
| 47 | ราชบุรี | รพ.ราชบุรี | แม่ข่าย |
| 48 | กาญจนบุรี | รพ.พหลพลพยุหเสนา | ลูกข่ายให้ยาได้ |
| 49 | กาญจนบุรี | รพ.มะการักษ์ | ลูกข่ายให้ยาได้ |
| 50 | กาญจนบุรี | รพ.ค่ายสุรสีห์ | ลูกข่ายให้ยาได้ |
| 51 | สุพรรณบุรี | รพ.สมเด็จพระสังฆราชองค์ที่ 17 | ลูกข่ายให้ยาได้ |
| 52 | สุพรรณบุรี | รพ.เจ้าพระยายมราช | ลูกข่ายให้ยาได้ |
| 53 | สุพรรณบุรี | รพ.ด่านช้าง | ลูกข่ายให้ยาได้ |
| 54 | สมุทรปราการ | รพ.สมุทรปราการ | ลูกข่ายให้ยาได้ |
| 55 | ชลบุรี | รพ.สมเด็จพระบรมราชเทวี ณ ศรีราชา | แม่ข่าย |
| 56 | ชลบุรี | รพ.ชลบุรี | แม่ข่าย |
| 57 | จันทบุรี | รพ.พระปกเกล้า | แม่ข่าย |
| 58 | ตราด | รพ.ตราด | ลูกข่ายให้ยาได้ |
| 59 | ฉะเชิงเทรา | รพ.เมืองฉะเชิงเทรา | ลูกข่ายให้ยาได้ |
| 60 | สระแก้ว | รพ.สมเด็จพระยุพราชสระแก้ว | ลูกข่ายให้ยาได้ |
| 61 | ระยอง | รพ.ระยอง | แม่ข่าย |
| 62 | ปราจีนบุรี | รพ.เจ้าพระยาอภัยภูเบศร | แม่ข่าย |
| 63 | ขอนแก่น | รพ.ขอนแก่น | แม่ข่าย |
| 64 | ขอนแก่น | รพ.ศรีนครินทร์มหาวิทยาลัยขอนแก่น | แม่ข่าย |
| 65 | ขอนแก่น | รพ.ชุมแพ | ลูกข่ายให้ยาได้ |
| 66 | ร้อยเอ็ด | รพ.ร้อยเอ็ด | ลูกข่ายให้ยาได้ |
| 67 | มหาสารคาม | รพ.มหาสารคาม | ลูกข่ายให้ยาได้ |
| 68 | มหาสารคาม | รพ.โกสุมพิสัย | ลูกข่ายให้ยาได้ |
| 69 | ร้อยเอ็ด | รพ.ร้อยเอ็ด | ลูกข่ายให้ยาได้ |
| 70 | กาฬสินธุ์ | รพ.กาฬสินธุ์ | ลูกข่ายให้ยาได้ |
| 71 | หนองบัวลำภู | รพ.หนองบัวลำภู | ลูกข่ายให้ยาได้ |
| 72 | เลย | รพ.เลย | ลูกข่ายให้ยาได้ |
| 73 | นครพนม | รพ.ธาตุพนม | ลูกข่ายให้ยาได้ |
| 74 | นครพนม | รพ.นครพนม | แม่ข่าย |
| 75 | สกลนคร | รพ.สกลนคร | แม่ข่าย |
| 76 | สกลนคร | รพ.สว่างแดนดิน | ลูกข่ายให้ยาได้ |
| 77 | หนองคาย | รพ.หนองคาย | แม่ข่าย |
| 78 | อุดรธานี | รพ.อุดรธานี | แม่ข่าย |
| 79 | นครราชสีมา | รพ.มหาราชนครราชสีมา | แม่ข่าย |
| 80 | นครราชสีมา | รพ.โนนสูง | ลูกข่ายให้ยาได้ |
| 81 | นครราชสีมา | รพ.ค่ายสุรนารี | ลูกข่ายให้ยาได้ |
| 82 | นครราชสีมา | รพ.ด่านขุนทด | ลูกข่ายให้ยาได้ |
| 83 | นครราชสีมา | รพ.ปากช่องนานา | ลูกข่ายให้ยาได้ |
| 84 | นครราชสีมา | รพ.ครบุรี | ลูกข่ายให้ยาได้ |
| 85 | นครราชสีมา | รพ.โชคชัย | ลูกข่ายให้ยาได้ |
| 86 | นครราชสีมา | รพ.บัวใหญ่ | ลูกข่ายให้ยาได้ |
| 87 | นครราชสีมา | รพ.พิมาย | ลูกข่ายให้ยาได้ |
| 89 | นครราชสีมา | รพ.ประทาย | ลูกข่ายให้ยาได้ |
| 90 | นครราชสีมา | รพ.สูงเนิน | ลูกข่ายให้ยาได้ |
| 91 | ชัยภูมิ | รพ.ชัยภูมิ | ลูกข่ายให้ยาได้ |
| 92 | สุรินทร์ | รพ.สุรินทร์ | แม่ข่าย |
| 93 | สุรินทร์ | รพ.ปราสาท | แม่ข่าย |
| 94 | สุรินทร์ | รพ.ศีขรภูมิ | ลูกข่ายให้ยาได้ |
| 95 | สุรินทร์ | รพ.สังขะ | ลูกข่ายให้ยาได้ |
| 96 | สุรินทร์ | รพ.รัตนบุรี | ลูกข่ายให้ยาได้ |
| 97 | บุรีรัมย์ | รพ.บุรีรัมย์ | แม่ข่าย |
| 98 | บุรีรัมย์ | รพ.นางรอง | ลูกข่ายให้ยาได้ |
| 99 | บุรีรัมย์ | รพ.ลําปลายมาศ | ลูกข่ายให้ยาได้ |
| 100 | บุรีรัมย์ | รพ.ประโคนชัย | ลูกข่ายให้ยาได้ |
| 101 | บุรีรัมย์ | รพ.พุทไธสง | ลูกข่ายให้ยาได้ |
| 102 | บุรีรัมย์ | รพ.สตึก | ลูกข่ายให้ยาได้ |
| 103 | ศรีสะเกษ | รพ.ศรีสะเกษ | ลูกข่ายให้ยาได้ |
| 104 | ยโสธร | รพ.ยโสธร | ลูกข่ายให้ยาได้ |
| 105 | อำนาจเจริญ | รพ.อำนาจเจริญ | ลูกข่ายให้ยาได้ |
| 106 | มุกดาหาร | รพ.มุกดาหาร | ลูกข่ายให้ยาได้ |
| 107 | อุบลราชธานี | รพ.ค่ายสรรพสิทธิประสงค์ | ลูกข่ายให้ยาได้ |
| 108 | อุบลราชธานี | รพ.สรรพสิทธิประสงค์ | แม่ข่าย |
| 109 | นครศรีธรรมราช | รพ.ทุ่งสง | ลูกข่ายให้ยาได้ |
| 110 | นครศรีธรรมราช | รพ.สิชล | ลูกข่ายให้ยาได้ |
| 111 | นครศรีธรรมราช | รพ.มหาราชนครศรีธรรมราช | แม่ข่าย |
| 112 | นครศรีธรรมราช | รพ.ค่ายวชิราวุธ | ลูกข่ายให้ยาได้ |
| 113 | นครศรีธรรมราช | รพ.ท่าศาลา | ลูกข่ายให้ยาได้ |
| 114 | สุราษฎร์ธานี | รพ.เกาะสมุย | ลูกข่ายให้ยาได้ |
| 115 | สุราษฎร์ธานี | รพ.เวียงสระ | ลูกข่ายให้ยาได้ |
| 116 | สุราษฎร์ธานี | รพ.สุราษฎร์ธานี | แม่ข่าย |
| 117 | ระนอง | รพ.ระนอง | ลูกข่ายให้ยาได้ |
| 118 | ภูเก็ต | รพ.วชิระภูเก็ต | แม่ข่าย |
| 119 | ภูเก็ต | รพ.ป่าตอง | ลูกข่ายให้ยาได้ |
| 120 | พังงา | รพ.ตะกั่วป่า | ลูกข่ายให้ยาได้ |
| 121 | พังงา | รพ.พังงา | ลูกข่ายให้ยาได้ |
| 122 | ชุมพร | รพ.หลังสวน | ลูกข่ายให้ยาได้ |
| 123 | ชุมพร | รพ.ชุมพรเขตอุดมศักดิ์ | แม่ข่าย |
| 124 | กระบี่ | รพ.กระบี่ | ลูกข่ายให้ยาได้ |
| 125 | ตรัง | รพ.ตรัง | ลูกข่ายให้ยาได้ |
| 126 | ยะลา | รพ.เบตง | ลูกข่ายให้ยาได้ |
| 127 | ยะลา | รพ.ยะลา | แม่ข่าย |
| 128 | สงขลา | รพ.หาดใหญ่ | แม่ข่าย |
| 129 | สงขลา | รพ.สงขลานครินทร์มหาวิทยาลัยสงขลานครินทร์ | ลูกข่ายให้ยาได้ |
| 130 | สงขลา | รพ.กรุงเทพหาดใหญ่ | ลูกข่ายให้ยาได้ |
| 131 | กรุงเทพ | รพ.ราชวิถี | แม่ข่าย |
| 132 | กรุงเทพ | สถาบันประสาทวิทยา | แม่ข่าย |
| 133 | กรุงเทพ | รพ.พระมงกุฎเกล้า | แม่ข่าย |
| 134 | กรุงเทพ | รพ.ศิริราช | แม่ข่าย |
| 135 | กรุงเทพ | รพ.จุฬาลงกรณ์สภากาชาดไทย | แม่ข่าย |
| 136 | กรุงเทพ | รพ.มงกุฎวัฒนะ | ลูกข่ายให้ยาได้ |
| 137 | กรุงเทพ | รพ.แพทย์ปัญญา | ลูกข่ายให้ยาได้ |
| 138 | กรุงเทพ | รพ.เพชรเวช | ลูกข่ายให้ยาได้ |
| 139 | กรุงเทพ | รพ.บางไผ่ | ลูกข่ายให้ยาได้ |
อ่านบทความที่เกี่ยวข้องเพิ่มเติมตามลิ้งค์ด้านล่าง
เอกสารอ้างอิง
ศิริอร สุนธุ, พิเชต วงรอต, สมาคมผู้จัดการรายกรณีประเทศไทย, การจัดการรายกรณีผู้ป่วยโรคเบาหวานและความดันโลหิตสูง. พิมพ์ครั้งที่ 2, กรุงเทพฯ: โรงพิมพ์วัฒนาการพิมพ์, 2557. 242 หน้า, ISBN:978-616-92014-0-3.
O’brien, Eoin (2001-01-01). “Blood pressure measurement is changing!”. Heart. 85 (1): 3–5. heart.85.1.3. ISSN 1468-201X. PMC 1729570 Freely accessible. PMID 11119446.