
อาการหายใจลำบาก ( Dyspnea )
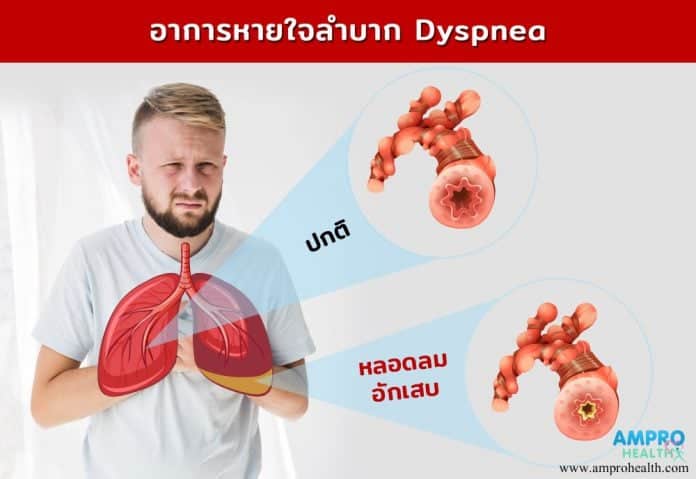
อาการหายใจลำบาก ( Dyspnea ) หายใจติดขัด หรือหายใจไม่ออก เป็นเสมือนสัญญาณเตือนว่าภายในร่างกายเกิดความผิดปกติขึ้น อาการหายใจลำบากเป็นอาการที่สร้างผลกระทบต่อการดำรงชีวิตของผู้ป่วย และปัจจุบันอาการอาการหายใจลำบากยังเป็นอาการที่ช่วยบ่งชี้ในการประเมินและติดตามผลของการรักษาผู้ป่วยในกลุ่มโรคของระบบหายใจและภาวะหัวใจวาย อาการหายใจลำบากมีพยาธิกําเนิดที่ซับซ้อน จึงต้องทำการความเข้าใจเกี่ยวข้องกับกลไกของการเกิดอาการ เพื่อค้นหาถึงสาเหตุที่ทำให้เกิดอาการขึ้น ซึ่งสามารถค้นหาสาเหตุด้วยการซักประวัติ การตรวจร่างกาย และการตรวจทางห้องปฏิบัติการเบื้องต้น
[adinserter name=”อาการต่าง ๆ”]
อาการหายใจลำบาก คือ อาการที่ผู้ป่วยรู้สึกถึงหายใจลำบาก ซึ่งความลำบากในการหายใจจะมีลักษณะจำเพาะและระดับความรุนแรงขึ้นอยู่กับแต่ละบุคคล อาการหายใจลำบากไม่จัดว่าเป็นโรค แต่จัดเป็นอาการที่แสดงถึงภาวะของโรคที่อยู่ภายในร่างกายของผู้ป่วยเสีย ที่มีความเกี่ยวข้องกับการทำงานของระบบหัวใจ ปอดที่เกิดความผิดปกติ ซึ่งผู้ป่วยจะมีบอกอาการต่างกันไป เช่น หายใจไม่พอ หายใจไม่อิ่ม หายใจไม่สุด หายใจแน่น เหนื่อย หอบ หิวอากาศ เป็นต้น
อาการหายใจลำบาก มีความสัมพันธ์กับระบบประสาทรับความรู้สึก ( afferent sensory pathway ) ซึ่งมีหน่วยรับความรู้สึก ( sensory receptor ) ที่ถูกกระตุ้นจากสิ่งเร้า ( stimuli ) แล้วส่งสัญญาญไปยังสมองและหัวใจ ซึ่งผู้ป่วยแต่ละคนจะรับสัญญาณความรู้สึก (sensory input) ที่แตกต่างกันไป ทำให้ลักษณะและระดับความรุนแรง ( severity ) ของอาการต่างกันไป
นอกจากนี้การแปรสัญญาณของสมองยังขึ้นอยู่กับพฤติกรรมการดำรงชีวิต อารมณ์ สภาพแวดล้อม พื้นฐานวัฒนธรรมความเชื่อของผู้ป่วย และบางครั้งผู้ป่วยจะมีอาการแสดง ( signs ) ที่เกี่ยวข้องกับ อาการหายใจลำบากข้างต้น เช่น อาการหายใจเร็ว ( tachypnea ) การใช้กล้ามเนื้อช่วยหายใจ ( accessory muscle ) หรือการยุบบุ๋มของกล้ามเนื้อระหว่างซี่โครง ( intercostal retraction )
ลักษณะของอาการ ( Quglity of Dyspnea )
อาการหายใจลำบาก หรือหายใจไม่อิ่ม ( shortness of breath ) เป็นกลุ่มอาการที่ทำการประเมินได้ยาก เพราะบางครั้งผู้ป่วยอาจรู้สึกเพียงแค่หายใจลำบากขึ้นแต่ก็ยังสามารถทำการหายใจคล้ายกับปกติ ไม่ต้องใช้ความพยายามในการหายใจ แต่เมื่อให้ผู้ป่วยทำการอธิบายอาการ Dyspnea อย่างละเอียดแล้ว สามารถทำการแบ่งลักษณะของอาการ ( quality of Dyspnea ) ออกเป็น 3 ประเภทหลักๆ ได้แก่
[adinserter name=”อาการต่าง ๆ”]
1) ผู้ป่วยรู้สึกต้องออกแรงในการหายใจ ( work of breathing ) มากขึ้น
2) ผู้ป่วยรู้สึกหายใจไม่ออก ( suffocation ) หรือต้องการอากาศ ( air hunger ) เพิ่มขึ้นอีก
3) ผู้ป่วยรู้สึกแน่นหน้าอก ( chest tightness ) ซึ่งกลไกการเกิดอาการหายใจไม่ออก มีดังนี้
3.1 ผู้ป่วยรู้สึกต้องออกแรงมากเพื่อที่ทำการหายใจ ( increased respiratory work or effort ) สำหรับคนปกติที่ออกกำลังกายสมองจะรับรู้ว่ากล้ามเนื้อมีการทำงานมากขึ้น เช่น กล้ามเนื้อที่ทรวงอก กล้ามเนื้อที่แขนขา กล้ามเนื้อแขน เป็นต้น ซึ่งร่างกายไกลสรีรวิทยาที่ทำให้ค่าปริมาตรการระบายอากาศอากาศที่อยู่ในถุงลม ( alveolar ventilation ) เปลี่ยนไปตามความต้องการของอัตราการเมตตาบอลิก ส่งผลให้ร่างกายรู้สึกว่าต้องหายใจเพิ่มขึ้น ( work/effort ) ร่างกายจึงมีการตั้งค่า parameter การหายใจเอาออกซิเจนเข้าสู่ร่างกายให้เหมาะสมกับปริมาณออกซิเจนที่ร่างกายต้องการ ซึ่งจะพบในผู้ป่วยโรคหืดหอบ ( Asthma ), โรคหลอดลมอุดกั้นเรื้อรัง ( COPD ) และผู้ป่วยโรคกล้ามเนื้อเกี่ยวกับระบบหายใจ
3.2 ความรู้สึกอึดอัด ( tightness ) คือ ความรู้สึกที่เกิดขึ้นจากการหดตัวของหลอดลม ( bronchocontriction ) เช่น ผู้ป่วยโรคหืดที่รู้สึกออกแรงในการหายใจเพิ่มขึ้น ( respiratory work / effort )
3.3 ความรู้สึกหิวอากาศ ( air hunger ) หรือหายใจไม่พอ ( unsatisfied inspiration ) ที่เกิดขึ้นเมื่อสมองแปลผลว่า breathing drive ว่าไม่พอเพียงกับ pulmonary ventilation สำหรับคนปกติสามารถควคุมอาการนี้ได้ แต่ถ้าออกกำลังกายหนักจนเกินความสามารถปกติของระบบการหายใจของร่างกาย ซึ่งพบได้ในผู้ป่วยโรคหัวใจและหลอดเลือด (cardiopulmonary disease) หรือโรคกล้ามเนื้อร่วมประสาท ( neuromuscular disease ) ที่สามารถอธิบายได้จาก neuroventilatory dissociation หรือ afferent mismatch โดยความรู้สึก air hunger ไม่มีความจำเพาะกับโรค ผู้ป่วยจะหายใจเข้าลำบากมากกว่าหายใจออก มักในผู้ป่วยโรคหลอดเลือด ( vascularproblem ) เช่น ภาวะหัวใจล้มเหลว ความดันเลือดในปอดสูง (pulmonary vascular receptors ( j-receptor ) เป็นต้น
[adinserter name=”อาการต่าง ๆ”]
การประเมินผู้ป่วยที่มาด้วย อาการหายใจลำบาก
การประเมิน อาการหายใจลำบากควรประเมินร่วมกับกิจกรรมที่ทำให้เกิดอาการ เพราะผู้ป่วยที่ถูกจำกัดเรื่องการออกแรงอาจไม่มีอาการ dypnea จึงไม่จำเป็นต้องหาสาเหตุ แต่ผู้ป่วยที่สามารถออกแรงได้ตามปกติ จะมีอาการ Dyspnea เกิดขึ้นได้เร็ว เช่น นักวิ่งมาราธอนที่มีอาการหายใจไม่อิ่มหลังจากวิ่งได้ 10 กิโลเมตร อาจมาพบแพทย์ก่อนผู้สูงอายุที่เดิน 1 เมตรแล้วรู้สึกเหนื่อยเป็นต้น
อาการประเมินอาการ Dyspnea ต้องทำการแยกอาการอย่างอื่นที่แสดงออกมา ว่าเป็นอาการหายใจลำบากหรือเป็นอาการอย่างอื่น ที่มีลักษณะใกล้เคียงกัน ดังนี้
1.Tachypnea ( หายใจเร็ว ) คือ การที่มีอัตราการหายใจมากกว่าภาวะปกติ ( ปกติ 12-20 ครั้งต่อ / นาที ) ซึ่งอาจเกิด Dyspnea ร่วมด้วย แต่การเกิด Dyspnea บางครั้งไม่พบ tachypnea
Hyperventilation ( ภาวะระบายลมหายใจเกิน ) คือ การที่ร่างกายมีการหายใจมากเกินความต้องการเพื่อกำจัดก๊าซคาร์บอนไดออกไซด์ออกจากร่างกาย ทำให้ค่า PaCO2 ต่ำกว่าปกติ
2. Fatigue ( อ่อนเพลีย ) คือ ความเหนื่อยล้า อ่อนเพลีย เป็นอาการที่เกิดจากโรคหัวใจและหลอดเลือด โรคทางระบบประสาทและกล้ามเนื้อหรือโรคไม่เกี่ยวข้องกับโรคระบบทางเดินหายใจได้
กลุ่มอาการหายใจลำบาก
1.หอบในท่านอนราบ ( Orthopnea ) คือ อาการหายใจลำบากขณะนอนราบ ประเมินความรุนแรงโดยการซักประวัติว่านอนหนุนหมอนกี่ใบ นอนหัวสูงขึ้นกี่องศาจึงบรรเทาอาการหายใจลำบากได้ สาเหตุของ orthopnea คือ การเพิ่มขึ้นของ venous return และ central intravascular volume ขณะที่นอนราบ พบในผู้ป่วยภาวะหัวใจล้มที่มีการเพิ่มขึ้นของ lefl atrial และ left ventricular filling volume ซึ่งในขณะนอนราบ หัวใจไม่สามารถทนต่อปริมาณเลือดที่เพิ่มขึ้นส่งผลให้ pulmonary interstitial หรือ alveolar edema ตามมา อย่างไรก็ตาม orthopnea สามารถพบได้โรคอื่น เช่น bilateral diaphragmatic weakness เนื่องจากความดันในช่องท้องสูงในขณะนอนราบหรือผู้ป่วยที่มีเสมหะปริมาณมาก หรือผู้ป่วยมี large anterior mediastinal mass ที่ก้อนกดลงบน mediastinum ทำให้รู้สึกหายใจลำบาก เป็นต้น
[adinserter name=”อาการต่าง ๆ”]
2.อาการเหนื่อยฉับพลันขณะหลับ ( Paroxysmal nocturnal Dyspnea หรือ PND ) คือ การสะดุ้งตื่นกระทันหันในขณะนอนหลับ เนื่องจากหายใจลำบากหรือรู้สึกเหนื่อย หลังจากหลับประมาณ 1-2 ชั่วโมง สาเหตุเพราะมีการเพิ่มขึ้นของ venous return และ central intravascluar volume ในขณะนอนราบเหมือน orthopnea แต่เกิดอย่างช้าจึงจะแสดงอาการออกมา
3.ความรู้สึกหายใจลำบากเมื่อนั่ง ( Platypnea ) คือ อาการหายใจลำบาก ( Dyspnea ) ขณะนั่งหรือยืน ต้องนอนราบจะช่วยบรรเทาอาการหายใจลำบากได้ มักพบร่วมกับ orthodeoxia ( hypoxemia ขนาดตั้งตรง ) ในโรค hepatopulmonary syndrome
4.ความรู้สึกหายใจลำบากเมื่อนอนตะแคง ( Trepopnea ) คือ การหายใจลำบากขนาดนอนตะแคงพบในโรคทางเดินหายใจที่มีพยาธิสภาพช่องอกสองข้างไม่เท่ากัน การตะแคงเอาปอดด้านที่ดีกว่าตรงด้านล่าง ( goof lung down ) ทำให้อาการหายใจลำบากดีขึ้น เนื่องจาก perfusion จับไปยังปลอดมากกว่า ยกเว้นภาวะ massive pleural effusion การตะแคงเอาด้านที่มีพยาธิสภาพตรงด้านล่างอาการจะดีกว่าเนื่องจากภาวะน้ำในช่องเยื่อหุ้มปอด ( pleural effusion ) จะไม่กดเบียดอวัยวะคั่นระหว่างปอด ( mediastinum )
อาการหายใจลำบาก ( Dyspnea ) อาการที่ผู้ป่วยรู้สึกถึงหายใจลำบาก หายใจติดขัด หรือหายใจไม่ออก เป็นเสมือนสัญญาณเตือนว่าภายในร่างกายเกิดความผิดปกติขึ้น
การซักประวัติ
การซักประวัติควรเลือกประเด็นที่เหมาะสมจึงจะหาสาเหตุได้ โดยการให้ผู้ป่วยทำการบรรยายออกคร่าวๆ ถึงกลไกลการเกิดอาการ โดยเฉพาะเมื่อผู้ป่วยกลับสู่สภาวะปกติแล้ว เช่น
- หายใจแล้วรู้สึกแน่น ( tighness ) มีความจำเพาะกับภาวะหลอดลมตีบ ( bronchoconstriction )
- หายใจแล้วรู้สึกหิวอากาศ ( air hunger ) หรือหายใจไม่พอ ( unsatisfied inspiration ) แสดงว่ามีการหายใจ ( respiratory drive ) เพิ่ม แต่ปริมาณลม ( tidal volume ) ไม่เพิ่มเพียงพอกับความต้องการ พบในภาวะที่มีปริมาตรของปอดใหญ่ ( hyperinflation ) หรือมี restriction ของโครงสร้างของระบบหายใจ เช่น pulmonary fibrosis heart failure ซึ่งเนื้อปอดจะมีขอบเขต ( compliance ) น้อยลงและมีน้ำเข้ามาแทรกใน interstitium / alveoli เป็นต้น
[adinserter name=”อาการต่าง ๆ”]
ข้อมูลที่ต้องทำการซักถาม มีดังนี้
1.จุดเริ่มต้นของอาการ
2.ระดับความรุนแรง
3.ช่วงเวลาที่เกิดอาการ
4.อาการอื่นๆ ที่เกิดร่วมด้วย
5.ปัจจัยที่ทำให้อาการเป็นมากขึ้นหรือน้อยลง
6.โรคประจำตัว เนื่องจากสาเหตุหลัก คือ ปัญหาระบบไหลเวียนโลหิตและระบบหายใจ ดังนั้นควรให้ความสำคัญกับการซักประวัติที่เกี่ยวข้องกับระบบดังกล่าว กรณีที่ผู้ป่วยมีโรคประจำตัวบางอย่างอาจเป็นไปได้ว่า อาการที่เกิดขึ้นมีความสัมพันธ์กับโรคนั้น เนื่องจากอาการกำเริบหรือเป็นซ้ำ เช่น ผู้ป่วย COPD อาการหอบเหนื่อยเฉียบพลันที่อากากำเริบ เป็นต้น
7.อาการจำเพาะเจาะจงอื่น เช่น อาการเท้าบวม paroxysmal nocturnal Dyspnea ( PND ) orthopnea อาการจุกแน่นอก ( angina ) และอาการใจสั่น ( palpitation ) ที่บ่งชี้ความผิดปกติของระบบหัวใจและหลอดเลือด ประวัติเรื่องไอ เสียงหายใจเสียงหวีด ( wheezing ) การสูบบุหรี่หรือการติดเชื้อในทางเดินหายใจตอนบน ที่บอกถึงความผิดปกติของระบบการหายใจเป็นต้น
8.อาชีพ สภาพแวดล้อมของที่ทำงานหรือที่อยู่อาศัย สามารถช่วยให้ประเมินถึงโรคที่น่าจะเกี่ยวข้อง เช่น silicosis, asbestosis เป็นต้น
9.ประวัติการเจ็บป่วย เช่น เคยเป็นหลอดเลือดดำที่ขาอุดตัน ( deep vein thrombosis ) แสดงว่าอาการหายใจลำบากเกิดจาก pulmonary thromboembolism หรือ pulmonary hypertension เคยเป็นโรคมะเร็ง เช่น มะเร็งเต้านม มะเร็งปอด อาจเกิดจาก malignant pleural effusion ถ้ามีประวัติฉายรังสีที่บริเวณทรวงอกหรือได้รับยาเคมีบำบัด เช่น busulfan อาจเกิดจากเกิด pulmonary fibrosis
10.อาการอื่น ๆ เช่น ไข้ หนาวสั่น night sweat น้ำหนักลด เบื่ออาหาร อาการเจ็บหน้าอกตามการหายใจ ( pleurtsy ) อาการกรดไหลย้อน อาการข้างเคียงของยาในกลุ่ม methemoglobin hemolytic anemia ( penicillin quinidine ) acute / chronic fibrosis ( amiodarone nitrofurantoin ) และ aspirin ผู้ป่วยภาวะหัวใจขาดเลือดเฉียบพลัน ( acute coronary syndrome หรือ ACS )
[adinserter name=”อาการต่าง ๆ”]
การตรวจร่างกาย
การตรวจร่างกายเพื่อยืนยันข้อสันนิฐานจากการซักประวัติ ทำให้สามารถดูแลและลดความรุนแรงของอาการหายใจลำบาก ซึ่งการตรวจมีดังนี้
1.ตรวจการหายใจ การตรวจการหายใจว่ามีการหายใจเร็วกว่าอัตราปกติ (18-20 ครั้งต่อนาที) tachypnea
2.ตรวจภาวะเขียว ( cyanosis )
3.ตรวจโรคนิ้วปุ้ม ( clubbing finger )
4.หายใจแบบ pursed lip
5.ตรวจภาวะอ้วนที่พบร่วมกับ obstructive sleep apnea-OSA หรือภาวะผอมแบบ cachexia ภาวะซีด
6.ตรวจในช่องคอ ( pharynx )
7.ตรวจปัจจัยเสี่ยงทางกายวิภาคโรคหยุดหายใจขณะหลับจากการอุดกั้น ( Obstructive Sleep Apnea: OSA ) คือ
7.1 ฟังการหายใจ หายใจเสียงดัง ( stridor ) ที่บ่งชี้ว่าทางเดินหายใจส่วนบนมีการตีบแคบเกิดขึ้น เช่น laryngospasm tumor vocal cord paralysis
7.2 ฟังเสียงปอดที่บ่งชี้ถึงความผิดปกติของการหายใจ เช่น
- เสียง wheeze ได้ยินเฉพาะที่ที่เกิดจากมีสิ่งแปลกปลอมในระบบทางเดินหายใจหรือการเกิดเนื้องงอก ( tumor ) โดยเมื่อทำการเคาะจะพบว่าพื้นที่ปอดขยายมากกว่าปกติ บ่งชี้ภาวะหลอดลมอุดตัน แต่ถ้าเสียงปอดลดลงเมื่อเคาะแล้วโปร่งอาจเกิดภาวะปอดรั่ว ( pneumothorax ) หรือเคาะแล้วทึบอาจเกิดภาวะน้ำในช่องเยื่อหุ้มปอด ( pleural effusion )
- เสียงกรอบแกรบขณะหายใจเข้า ( crackles ) หรือเสียงอึ๊ดในขณะหายใจเข้าและออก ( rhonchi ) พบได้ใน pneumonia pulmonary fibrosis หรือ pulmonary edema
- เสียงสียงเหมือนขยี้หนัง เกิดจากการอักเสบของเยื่อหุ้มปอด ( pleural friction rub ) คือ อาการแสดงของ pleurisy หรือ pulmonary infarction
[adinserter name=”อาการต่าง ๆ”]
8.การตรวจระบบหัวใจและหลอดเลือดเพื่อใช้ในการวินิจฉัยสาเหตุของ อาการหายใจลำบาก เช่น
- พบเสียงหัวใจ S3 gallop มี bibasilar crackles วัด jugular venous pressure ( JVP ) ได้สูง พบภาวะหัวใจโตจากกันที่มี maximal apical impulse เลื่อนไปทางด้านซ้ายมีการบวมเมื่อกดแล้วบุ๋ม แสดงว่ามีภาวะหัวใจห้องซ้ายล้มเหลว ( left sided failure ) เสียง S3 gallop เป็นเสียงความถี่ต่ำ ( low pitch ) ฟังชัดที่บริเวณ cardiac apex เกิดขึ้นระหว่างที่มี rapid ventricular filling ถ้าตรวจพบในผู้สูงอายุหรือตรวจพบความผิดปกติของระบบหัวใจร่วมด้วย เสียง S3 gallop ที่เกิดขึ้นจะเป็น pathologic heart sound เสมอ สาเหตุอาจเกิดจากภาวะ volume overload เช่น ภาวะหัวใจวาย ลิ้นหัวใจของห้องด้านซ้ายรั่ว ไตวาย เป็นต้น หรือเกิดจากภาวะกล้ามเนื้อหัวใจคลายตัวช้า (myocardial relaxation abnormality) เช่น ภาวะกล้ามเนื้อหัวใจหนา (left ventricular hypertrophy หรือ LVH ) ลิ้นหัวใจเอออร์ติกตีบ ( aortic stenosis ) โรคของกล้ามเนื้อหัวใจหนา ( hypertrophic cardiomyopathy ) ที่ทำให้เกิดภาวะความดันเลือดในปอดสูง ( pulmonary hypertension ) ต้องทำการตรวจดังนี้ คลำได้ right ventricular heave เสียง pulmonic S2 ดังขึ้น และมี JVP สูง
- พบเสียง S4 gallop โดยเฉพาะในผู้ป่วยที่มาด้วย อาการหายใจลำบากอย่างเฉียบพลัน ( acute Dyspnea ) บ่งชี้ว่า left ventricular compliance มีการลดลง เช่น กล้ามเนื้อหัวใจขาดเลือด กล้ามเนื้อหัวใจหนา ( LVH ) aortic stenosis เป็นต้น เสียง S4 เกิดจากเลือดไหลจากห้องบนของหัวใจ ( atrium ) ลงไปโพรงสมอง ( ventricle ) เนื่องจาก atrium มีการบีบแรงกว่าปกติเพื่อส่งเลือดลงไป ventricle ที่มีความดันสูง ทำให้มีการหยุดหรือชะลอการไหลของเลือดอย่างรวดเร็ว เสียง S4 gallop เป็นเสียง low pitch เกิดขึ้นก่อนเสียง S1 เพียงเล็กน้อย
- พบเสียง S3 และ S4 หรือ summatio gallop แสดงว่าเป็นภาวะภาวะที่มี high ventricular filling pressure [adinserter name=”อาการต่าง ๆ”]
- การฟังเสียงฟู่จากหัวใจ (Heart murmur) ช่วยบ่งชี้สาเหตุของ Dyspnea จากโรคลิ้นหัวใจ ภาวะผนังหัวใจรั่วหรือตีบ หรือความผิดปกติของหลอดเลือดต่างๆ ( vascular fistula/malformation )
การตรวจพบว่าภาวะหลอดเลือดดำอุดตัน ( deep vein thrombosis หรือ DVT ) บ่งชี้ว่าการหายใจลำบากน่าจะสัมพันธ์กับโรคลิ่มเลือดอุดกั้นในปอด ( pulmonary embolism หรือ PE ) ที่ลิ่มเลือดที่มาจากหลอดเลือดดำเข้าไปอุดตันในหลอดเลือดภายในปอด ซึ่งจะแสดงอาการแสดงของ DVT เช่น เท้า/น่องบวม หรือเจ็บน่อง ( calf pain ) พบภาวะที่ทำให้มีการไหลเวียนของเลือดช้าลง ( venous stasis ) ที่อาจมีภาวะ hypoxemia, pleuritic chest pain ร่วมด้วย ซึ่งมีความเสี่ยงในการเป็นผู้ป่วยนอนติดเตียง ( bedridden state ) โดยเฉพาะผู้ป่วยที่มีโรคประจำตัวในกลุ่ม malignancy ให้สงสัยภาวะ PTE มากขึ้น
การประเมินความรุนแรงของอาการหายใจลำบาก
แพทย์ให้เกณฑ์ในการประเมินความรุนแรงของอาการ Dyspnea โดยเทียบเคียงกับเกณฑ์ของ New York Heart Associaton ( NYHA ) ซึ่งสามารถแบ่งออกเป็น 4 ระดับ คือ
NYHA class I ผู้ป่วยไม่มีอาการหายใจลำบาก สามารถทำกิจวัตรประจำวันหรือออกกำลังกายได้อย่างปกติ
NYHA class II ผู้ป่วยมีสามารถทำกิจวัตรประจำวันได้ แต่เวลาออกกำลังกายจะรู้สึกหายใจลำบาก และอาการหายไปเมื่อพัก
3.NYHA class III ผู้ป่วยมีอาการหายใจลำบาก ไม่ว่าจะเป็นช่วงอออกกำลังกายหรือทำกิจวัตรประจำวันและอาการดีขึ้นเมื่อได้พัก
4.NYHA class IV ผู้ป่วยมีอาการหายใจลำบากตลอดเวลา จนไม่สามารถออกกำลังกายหรือทำกิจวัตรประจำวันได้
ซึ่งเกณฑ์ข้างต้นใช้ในการประเมินผู้ป่วยที่มี Dyspnea เบื้องต้นเท่านั้น จึงต้องใช้เครื่องมือที่มีความจำเพาะต่อโรคเข้ามาตรวจสอบเพื่อหาสาเหตุที่แท้จริง เช่น การทดสอบสมรรถภาพการออกกำลังกาย ( exercise capacity test ) การตรวจการทำงานของปอด ( pulmonary function test ) เป็นต้น
อาการหายใจลำบาก ( Dyspnea ) มีความสัมพันธ์กับระบบประสาทรับความรู้สึก ซึ่งมีหน่วยรับความรู้สึก ที่ถูกกระตุ้นจากสิ่งเร้า แล้วส่งสัญญาญไปยังสมองและหัวใจ [adinserter name=”อาการต่าง ๆ”]
การวินิจฉัยแยกโรคผู้ป่วยที่มีอาการหายใจลำบาก
1.โรคระบบทางเดินหายใจ
1.1 โรคปอดอุดกั้นเรื้อรัง ( Airways diseases ) คือ การที่หลอดลมขนาดใหญ่หรือขนาดเล็กเกิดการอุดตันจากสิ่งแปลกปลอม เช่น เนื้องอก การบวม โดยผู้ป่วยจะมีอาการหายใจเข้าลำบากกับมีอาการหายใจเข้ามีเสียงดัง ( inspiratory stridor ) หรือโรคหืดหอบ ( Asthma ) และ โรคหลอดลมอุดกั้นเรื้อรัง ( COPD ) ผู้ป่วยจะมีอาการหายใจออกลำบากกับการมี expiratory wheezing
1.2 Pulmonary parenchymal diseases ที่เกิดจากการติดเชื้อ การอักเสบ แล้วน้ำเข้าไปแทรกอยู่ในเนื้อเยื่อปอดหรือเกิดพังผืด
1.3 Pulmonary vascular diseases ที่เป็นสาเหตุของ อาการหายใจลำบากแบบเฉียบพลันมากที่สุด คือ ลิ่มเลือดอุดตันในปอดแบบเฉียบพลัน ( acute pulmonary emobolism ) แต่ผู้ป่วยการหายใจแบบเรื้อรัง ( chronic Dyspnea ) มักเกิดจาก pulmonary hypertension
1.4 ภาวะมีน้ำในช่องเยื่อหุ้มปอด ( Pleural effusion )
1.5 ระบบควบคุมความดัน ( Pump system ) คือ ศูนย์ควบคุมการหายใจจากระบบประสาทส่วนกลาง กล้ามเนื้อหายใจ และผนังทรวงอก
2.โรคระบบหัวใจและหลอดเลือด
โรคกลุ่มนี้จะก่อให้เกิด hydrostatic pressure ที่เพิ่มขึ้นใน pulmonary vein และ capillaries ทำให้สารน้ำรั่วเข้าสู่ pulmonary interstitial และ alveoli เกิดจาก left ventricular failure จากกล้ามเนื้อหัวใจขาดเลือด หรือโรคลิ้นหัวใจผิดปกติ ผู้ป่วยจะมี อาการหายใจลำบากร่วมกับหอบในท่านอนราบ ( Orthopnea ) และความรู้สึกหอบเหนื่อยขณะหลับ ( PND )
3.โรคที่กระตุ้นอัตราการหายใจ (Respiratory drive)
คือภาวะกรดจากเมตาบอลิซึม ( Metabolic acidosis ) ภาวะที่มีฮอร์โมนกระตุ้นต่อมไทรอยด์ ( thyroid hormone) หรือ โปรเจนเตอโรน ( progesterone ) ที่สูงขึ้น เข้าไปกระตุ้นตัวรับรู้สารเคมี ( chemoreceptor ) ในสมอง จึงส่งสัญญาณไปกระตุ้นกระบวนการหายใจ ( Respiratory drive ) ให้สูงขึ้นจึงมีอาการหายใจลำบาก ภาวะวิตกกังวล ( Anxiety ) anxiety หรือโรคจิตสรีระแปรปรวน ( psychosomatic disorders )
อาการหายใจลำบากบางครั้งเกิดจากความรู้สึกของผู้ป่วย ไม่สามารถทำการตรวจวัดด้วยเครื่องมือได้ บางครั้งอาจเกิดจากภาวะวิตกกังวลหรือโรคความผิดปกติของจิตใจอื่นๆ ได้ หรือเกิดจากภาวะ hyperventilation ที่ทำให้ PaCO2 ต่ำลง จนเกิดอาการวิงเวียนหรือเหน็บชาบริเวณปลายนิ้วและรอบปากได้ [adinserter name=”อาการต่าง ๆ”]
การรับผู้ป่วยไว้ในโรงพยาบาลควรพิจารณาจากความดันโลหิตต่ำ การเต้นของหัวใจผิดปกติ ภาวะขาดออกซิเจน เพื่อพิจารณาว่าผู้ป่วยต้องได้รับการทำหัตการเพิ่มเติมหรือต้องทำการรักษาโดยเร็วหรือไม่ โดยผู้ป่วยที่มาด้วย อาการหายใจลำบากแบบเฉียบพลัน จากโรคประจำตัวที่เป็นอยู่ เช่น โรคหัวใจ โรคระบบหายใจ หรือโรคประสาทกล้ามเนื้อ ควรทำการประเมินว่าเป็นอาการที่เกิดขึ้น เกิดจากโรคเดิมกำเริบหรือมีสาเหตุใหม่เกิดขึ้นอีก
การตรวจเพิ่มเติมทางห้องปฏิบัติการ
เมื่อทราบข้อมูลจากการซักประวัติและตรวจร่างกายแล้ว แพทย์จะเลือกส่งตรวจทางห้องปฏิบัติการตามการประเมินเบื้องต้นถึงสาเหตุของอาการ ซึ่งการตรวจมีดังนี้
1.การตรวจ complete blood count ( CBC ) ที่บอกถึงระดับความเข้มข้นของเม็ดเลือดแดง และการติดเชื้อบได้
2.การตรวจคลื่นไฟฟ้าหัวใจ ( electrocardiogram-ECG ) เพื่อวัดอัตราการเต้นของหัวใจ
3.ภาพรังสีทรวงอก ( chest film ) เพื่อสังเกตุสิ่งแปลกปลอมภายในทรวงอก
4.การวัดความเข้มข้นของออกซิเจนในเลือด ( Oxygen Saturation ) ด้วยวิธี pulse oximetry ถ้าวัดได้ค่าต่ำแสดงว่าระบบหายใจหรือหัวใจมีความผิดปกติ โดยทำการวัดในภาวะนิ่ง ( rest ) และตอนที่ออกกำลังกาย โดยในภาวะนิ่งปอดจะมี diffusion reserve capactiy ที่มากอยู่แล้ว ดังนั้นการตรวจพบ hypoxemia จึงบอกว่าการแลกเปลี่ยนก๊าซมีความผิดปกติ และค่า oxygen saturation ที่ได้จาก pulse oximetry ในขณะที่ออกกำลังกายจะมีค่าสูงกว่าปกติในกรณีมี carboxyhemoglobin มากกว่า 2% ซึ่งพบได้ในผู้ป่วยที่สูบบุหรี่มานาน การตรวจพบ orthodeoxia จะพบในโรค เช่น atrial septal defect ( ASD ), intrapulmonary right-to-left shunt, hepatopulmonary syndrome, COPD เป็นต้น
5.การ arterial blood gas ( ABG ) ไม่ได้จำเป็นต้องตรวจทุกคน แต่จะทำในผู้ป่วยที่มีอาการโรคหัวใจและปอดรุนแรง เช่น ภาวะหายใจล้มเหลว (respiratory failure) หรือ acute respiratory distress syndrome ( ARDS ) ด้วยการฉายภาพรังสีทรวงอก (chest film) ถ้าพบความผิดปกติแสดงว่าเกิดจากโรคของปอดและหัวใจ แต่ภาพรังสีทรวงอกไม่สามารถแสดงความผิดปกติของปอดในระยะแรกๆ ได้
6.การตรวจการตรวจสมรรถภาพปอดโดยวัดปริมาตรของอากาศที่หายใจเข้า spirometry เพื่อประเมินโรคของ airway ในผู้ป่วยที่มีการอุดกันของหลอดลมและโรคของเนื้องอกในปอด ( lung parenchyma )
7.การตรวจ complete lung funcfion test ที่ประกอบด้วย spirometry, lung volume, diffusing capacity of carbonmonoxide ( DLCO ) เมื่อผู้ป่วยมีความจำเพาะต่อปอดเพื่อประเมินความรุนแรงของโรคในกลุ่ม obstructve lung diseases ( COPD, bronchiectasis, asthma ) หรือ restrictive lung diseases ( ILD, neuromusculr disease ) [adinserter name=”อาการต่าง ๆ”]
แต่สำหรับผู้ป่วยที่สงสัยว่าจะเป็น PTE ควรส่งตรวจดังนี้
- Doppler study ของหลอดเลือดดำที่ขา
- การใช้ ventilation-perfusion scan
- การส่งเอกซเรย์คอมพิวเตอร์ของหลอดเลือดที่ปอด ( computed tomographic pulmonary andiogram, CTA ) ที่ถือว่าเป็นการตรวจมาตาฐานของ PTE
- ตรวจหาระดับของ D-dimer ในผู้ป่วยที่สงสัยภาวะ PTE ซึ่งเป็นการทดสอบที่มีความว่องไวสูงจึงเหมาะกับการใช้เป็น rapid test ไม่ควรใช้ D-dimer ในผู้ป่วยที่นอนโรงพยาบาลนานหรือมีอายุเกิน 60 ปี เพราะว่า negative predictive value ต่ำ ไม่เหมาะกับการใช้เพื่อตัดโรคออก
8.ตรวจหาระดับ B-type natriuretic peptide ( BNP ) หรือ N-terminal pro- BNP ( NTproBNP )
สำหรับผู้ป่วยที่มาด้วยอาการหายใจลำบากเฉียบพลันครั้งแรกหรือยังไม่ทราบสาเหตุที่แน่ชัด ควรส่งตรวจหาระดับ B-type natriuretic peptide ( BNP ) หรือ N-terminal pro- BNP ( NTproBNP ) เพื่อใช้ในการวินิจฉัยภาวะ heart failure ที่อาจเป็นสาเหตุ และใช้ในการคัดออก ของผู้ป่วยที่มี pretest probability ของภาวะ heart failure ค่อนข้างต่ำ แต่ไม่จำเป็นต้องตรวจ routine ในผู้ป่วยทุกราย ก
9.การตรวจหัวใจด้วยคลื่นเสียงสะท้อนความถี่สูง ( echocardiogram ) ในผู้ป่วยที่สงสัยว่าเป็นโรคลิ้นหัวใจหรือภาวะความดันเลือดในหลอดเลือดปอดสูง ( pulmonary hypertension ) หรือมีอาการของหัวใจล้มเหลว
10.การส่งตรวจ exertional cardiopulmonary function test ตรวจในผู้ป่วยมีอาการเหนื่อยระหว่างการออกแรง ( Exertional Dyspnea ) ที่ทำการตรวจปกติแล้วไม่พบความผิดปกติ การตรวจนี้จะช่วยบ่งชี้ได้ว่าการหายใจลำบากเกิดจากปัญหาในระบบหายใจ ระบบหัวใจหรือโรคที่เกี่ยวข้องกับกล้ามเนื้อหายใจ
นอกจากนี้ผู้ป่วยอีกกลุ่มหนึ่งที่มาด้วยการหายใจลำบากในขณะที่ออกแรง ( Exertional Dyspnea ) คือ diastolic heart failure หรือ heart failure with preserved ejection fraction ( HFpEF ) ผู้ป่วยจะมี left ventricular ejection fraction ( LVEF ) และ left ventricular filling pressure ขณะพัก (rest) อยู่ในเกณฑ์ปกติ แต่เมื่อมีการออกกำลังกายจะมีค่าเพิ่มขึ้น เนื่องจากกล้ามเนื้อหัวใจห้องล่างซ้ายช้าเกิดการคลายตัวช้ากว่าปกติ ( myocardial relaxation abnormality ) โดยเมื่อหัวใจเต้นเร็ว ( exercise ) ขึ้นจะทำให้เกิด pulmonary venous hypertension และมี อาการหายใจลำบากตามมา ผู้ป่วย heart failure เกือบร้อยละ 50 จะเป็นผู้ป่วยที่อยู่ในกลุ่มอาการ HFpEF นี้และมีแนวโน้มมากขึ้น โดยพบมากในผู้ป่วยสูงอายุและเป็นโรคความดันโลหิตสูง สำหรับผู้ป่วยที่มีอาการหายใจลำบากและสงสัยว่ามีจากภาวะหัวใจขาดเลือด ( Myocardial Ischemia ) ที่เกิดจาก coronary artery disease-CAD จึงต้องใช้ cardiac stress test เช่น treadmill ECG stress test ในการตรวจเพื่อวินิจฉัยภาวะสาเหตุของโรค [adinserter name=”sesame”]
อาการหายใจลำบาก มีกลการเกิดที่ซับซ้อน มีความเกี่ยวเนื่องกับระบบสมองที่ใช้ในการแปลสัญญาณประสาทที่ได้รับมาจากระบบการหายใจ ซึ่งการแปลผลที่เกิดความผิดพลาดจะนี้ทำให้เกิด อาการหายใจลำบาก ซึ่งสาเหตุที่ทำให้การแปลผลผิดพลาดเกิดจากโรคหลายระบบ เช่น ระบบการหายใจ และระบบหัวใจและหลอดเลือด ซึ่งเมื่อผู้ป่วยเข้ามารับการรักษา แพทย์จะต้องทำการซักประวัติ การตรวจร่างกายและส่งตรวจทางห้องปฏิบัติการ เพื่อช่วยในการวินิจฉัยสาเหตุและแนวทางในการรักษาผู้ป่วยที่ถูกต้อง
อ่านบทความที่เกี่ยวข้องเพิ่มเติม
เอกสารอ้างอิง
ลัลธธิมา ภู่พัฒน์ : อาการวิทยา ฉบับพกพา : ภาควิชาอายุรศาสตร์ คณะแพทยศาสตร์ มหาวิทยาลัยธรรมศาสตร์,2560.