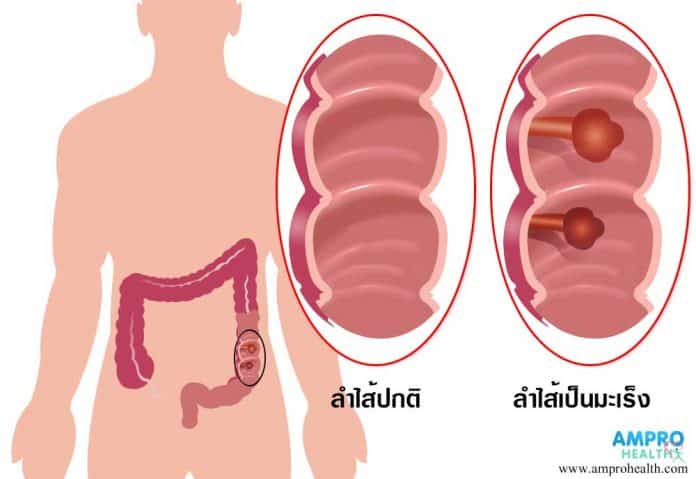
Bladder Tumor Antigen (Urine BTA) คืออะไร?
Bladder Tumor Antigen (Urine BTA) คือโปรตีนชนิดหนึ่งที่ผลิตโดยเซลล์มะเร็งกระเพาะปัสสาวะ การตรวจวัดสารนี้ในปัสสาวะถือเป็นหนึ่งในวิธีที่ใช้ในการคัดกรองมะเร็งกระเพาะปัสสาวะเบื้องต้นอย่างรวดเร็ว และไม่รุกล้ำร่างกาย จึงเหมาะสำหรับการเฝ้าระวังและติดตามผู้ป่วยกลุ่มเสี่ยง
ความสำคัญของ Urine BTA ในการตรวจหามะเร็งกระเพาะปัสสาวะ
การตรวจ Urine BTA มีความสำคัญในด้านการประเมินความเสี่ยงเบื้องต้น เนื่องจากโรคมะเร็งกระเพาะปัสสาวะมักไม่แสดงอาการชัดเจนในระยะแรก หากไม่ได้รับการตรวจเชิงรุก อาจทำให้โรคลุกลามโดยไม่รู้ตัว ซึ่ง Urine BTA สามารถช่วยคัดกรองผู้ที่มีความเสี่ยง เช่น ผู้ที่สูบบุหรี่ ผู้ที่สัมผัสสารเคมี หรือมีอาการปัสสาวะผิดปกติ
การทำงานของ Bladder Tumor Antigen (BTA)
สาร BTA จะถูกปล่อยออกมาจากเซลล์มะเร็งที่อยู่บริเวณเยื่อบุกระเพาะปัสสาวะ จากนั้นจะถูกขับออกมากับปัสสาวะ การตรวจหาค่านี้จึงสามารถทำได้ง่ายโดยไม่ต้องเจาะเลือดหรือส่องกล้อง ซึ่งทำให้สะดวกและลดความไม่สบายตัวของผู้ป่วยลงได้มาก
วิธีการตรวจ Urine BTA
ขั้นตอนการเก็บตัวอย่างปัสสาวะ
-
ผู้ป่วยควรเก็บปัสสาวะช่วงกลาง (midstream urine) ลงในภาชนะที่สะอาดและปลอดเชื้อ
-
หลีกเลี่ยงการปัสสาวะครั้งแรกในตอนเช้า เพราะอาจมีความเข้มข้นของสารต่างๆ มากเกินไป
-
นำตัวอย่างส่งห้องปฏิบัติการภายใน 2 ชั่วโมง เพื่อป้องกันการสลายตัวของโปรตีน
การเตรียมตัวก่อนตรวจ
-
หลีกเลี่ยงการออกกำลังกายหนักใน 24 ชั่วโมงก่อนตรวจ
-
งดมีเพศสัมพันธ์ก่อนตรวจอย่างน้อย 24 ชั่วโมง
-
ควรดื่มน้ำตามปกติ ไม่จำเป็นต้องงดอาหาร
ปัจจัยที่ส่งผลต่อค่าผลตรวจ Urine BTA
แม้ค่า Urine BTA จะสามารถช่วยคัดกรองมะเร็งกระเพาะปัสสาวะได้ แต่ก็มีปัจจัยอื่นที่อาจทำให้ผลตรวจคลาดเคลื่อน เช่น:
-
การติดเชื้อทางเดินปัสสาวะ
-
นิ่วในกระเพาะปัสสาวะ
-
ภาวะอักเสบเรื้อรัง
-
เลือดปนในปัสสาวะ
ค่าปกติและเกณฑ์การแปลผล BTA
-
ค่า ปกติของ Urine BTA มักอยู่ที่ < 14 U/mL
-
หากพบค่าสูงกว่าเกณฑ์ดังกล่าว อาจบ่งชี้ถึงความผิดปกติที่ควรตรวจซ้ำหรือทำการส่องกล้อง (Cystoscopy) เพื่อยืนยันผล
ความแม่นยำของการตรวจ Urine BTA เทียบกับวิธีอื่น
| วิธีการตรวจ | ความแม่นยำ | ความรุกล้ำ | เหมาะสำหรับ |
|---|---|---|---|
| Urine BTA | ปานกลาง | ต่ำ | คัดกรองเบื้องต้น |
| Cystoscopy | สูง | สูง | วินิจฉัยเฉพาะเจาะจง |
| CT Urogram / MRI | สูง | ปานกลาง | ประเมินระยะโรค |
| Urine Cytology | ปานกลาง | ต่ำ | คัดกรองเซลล์ผิดปกติ |
Urine BTA กับการติดตามการกลับเป็นซ้ำของโรค
หลังการผ่าตัดหรือการรักษาด้วยยาเคมีบำบัด การตรวจ Urine BTA เป็นระยะสามารถช่วยเฝ้าระวังการกลับมาเป็นซ้ำของมะเร็งกระเพาะปัสสาวะได้อย่างมีประสิทธิภาพ โดยเฉพาะในช่วง 2-3 ปีแรกหลังการรักษา
ปัจจัยเสี่ยงของมะเร็งกระเพาะปัสสาวะ
-
การสูบบุหรี่ (ผู้สูบบุหรี่มีความเสี่ยงมากกว่าคนทั่วไป 3-4 เท่า)
-
การสัมผัสสารเคมีในที่ทำงาน เช่น อะนิลีน หรืออุตสาหกรรมสี
-
การติดเชื้อทางเดินปัสสาวะเรื้อรัง
-
การฉายรังสีบริเวณอุ้งเชิงกรานในอดีต
-
อายุที่มากขึ้น โดยเฉพาะในเพศชายอายุเกิน 60 ปี
อาการที่ควรเฝ้าระวัง
-
เลือดปนในปัสสาวะ (Hematuria)
-
ปัสสาวะขัด ปวด หรือปัสสาวะบ่อยโดยไม่มีเหตุผลชัดเจน
-
ปวดหลังหรืออุ้งเชิงกรานโดยไม่ทราบสาเหตุ
หากพบอาการเหล่านี้ร่วมกับค่า Urine BTA ที่สูง แนะนำให้พบแพทย์เฉพาะทางระบบทางเดินปัสสาวะทันที
BTA เทียบกับ Tumor Markers อื่นๆ
| ตัวบ่งชี้ | โรคหลักที่ใช้ตรวจ | จุดเด่น |
|---|---|---|
| Urine BTA | มะเร็งกระเพาะปัสสาวะ | ใช้ปัสสาวะ ตรวจง่าย |
| NMP22 | มะเร็งกระเพาะปัสสาวะ | ใช้ร่วมกับ BTA ได้ดี |
| CEA | มะเร็งลำไส้ใหญ่, กระเพาะปัสสาวะ | ความแม่นยำเฉพาะโรคสูง |
| CA 19-9 | มะเร็งตับอ่อน, ท่อน้ำดี | ใช้คู่กับภาพถ่ายรังสี |
ประโยชน์ของการตรวจ Urine BTA ร่วมกับการดูแลเชิงป้องกัน
การตรวจ Urine BTA ร่วมกับการดูแลสุขภาพเชิงป้องกัน เช่น:
-
ดื่มน้ำมากเพียงพอ (อย่างน้อย 1.5–2 ลิตรต่อวัน)
-
รับประทานผัก ผลไม้ และอาหารต้านอนุมูลอิสระ
-
หลีกเลี่ยงสารพิษ เช่น สารเคมี โลหะหนัก ยาฆ่าแมลง
-
ออกกำลังกายสม่ำเสมออย่างน้อยสัปดาห์ละ 3 ครั้ง
-
ตรวจสุขภาพระบบทางเดินปัสสาวะประจำปี
สามารถช่วยลดโอกาสเกิดโรคได้อย่างมีประสิทธิภาพ
เมื่อไรควรตรวจ Urine BTA?
-
มีประวัติครอบครัวเป็นมะเร็งกระเพาะปัสสาวะ
-
มีอาการผิดปกติของระบบทางเดินปัสสาวะ
-
มีประวัติเกี่ยวข้องกับสารก่อมะเร็งหรือเคมี
-
เคยได้รับการวินิจฉัยว่าเป็นมะเร็งแล้ว ต้องการติดตามผล
คำแนะนำสำหรับผู้ที่มีผลตรวจ BTA ผิดปกติ
-
อย่าตื่นตระหนก เนื่องจากค่า BTA สูงอาจไม่ได้แปลว่าเป็นมะเร็งเสมอไป
-
เข้าพบแพทย์เฉพาะทางเพื่อรับการตรวจเพิ่มเติม เช่น ส่องกล้องหรือ MRI
-
หลีกเลี่ยงการวินิจฉัยด้วยตนเองจากผลการตรวจเพียงค่าเดียว
-
ควรติดตามผลซ้ำตามคำแนะนำของแพทย์ในช่วงเวลาที่เหมาะสม
สรุป
การตรวจ Bladder Tumor Antigen (Urine BTA) เป็นทางเลือกหนึ่งในการคัดกรองและติดตามมะเร็งกระเพาะปัสสาวะอย่างมีประสิทธิภาพ ด้วยความสะดวกและไม่ต้องพึ่งการตรวจรุกล้ำ การตรวจนี้จึงเหมาะสำหรับผู้ที่มีปัจจัยเสี่ยงหรือมีประวัติครอบครัวเป็นมะเร็ง อย่างไรก็ตาม ควรใช้ร่วมกับการตรวจวินิจฉัยอื่นเพื่อความแม่นยำสูงสุด และควรปฏิบัติตามคำแนะนำทางการแพทย์อย่างเคร่งครัดเพื่อดูแลสุขภาพในระยะยาว
FAQ (คำถามที่พบบ่อย)
Q: Bladder Tumor Antigen (Urine BTA) ตรวจอย่างไร?
A: การตรวจ Urine BTA ทำได้โดยเก็บตัวอย่างปัสสาวะกลางลำในภาชนะสะอาด แล้วส่งตรวจในห้องปฏิบัติการเพื่อวิเคราะห์หาสาร BTA
Q: ค่า Urine BTA เท่าไหร่จึงถือว่าผิดปกติ?
A: ค่า BTA ที่สูงกว่า 14 U/mL อาจบ่งชี้ถึงภาวะผิดปกติ เช่น มะเร็งกระเพาะปัสสาวะ แต่ต้องแปลผลร่วมกับอาการและการตรวจอื่นๆ
Q: มีปัจจัยอะไรบ้างที่ทำให้ผล BTA ผิดเพี้ยน?
A: การติดเชื้อทางเดินปัสสาวะ นิ่ว หรือภาวะอักเสบ อาจทำให้ค่า BTA สูงขึ้นโดยไม่ใช่มะเร็ง
Q: ตรวจ BTA จำเป็นต้องเตรียมตัวล่วงหน้าหรือไม่?
A: โดยทั่วไปไม่จำเป็นต้องเตรียมตัวพิเศษ แต่ควรหลีกเลี่ยงการออกกำลังกายหนักก่อนตรวจเพื่อความแม่นยำ
Q: ถ้าค่า Urine BTA สูง ต้องตรวจอะไรเพิ่มเติม?
A: แนะนำให้ตรวจเพิ่มเติม เช่น การส่องกล้องกระเพาะปัสสาวะ (Cystoscopy) หรือการตรวจภาพถ่ายรังสีตามคำแนะนำของแพทย์
ร่วมตอบคำถามกับเรา
[/vc_column_text]
อ่านบทความที่เกี่ยวข้องเพิ่มเติม
เอกสารอ้างอิง
ศาสตราจารย์เกียรติคุณ แพทย์หญิงพวงทอง ไกรพิบูลย์. รู้ก่อนเข้าใจการตรวจรักษามะเร็ง. กรุงเทพฯ: ซีเอ็ดยูเคชั่น, 2557.