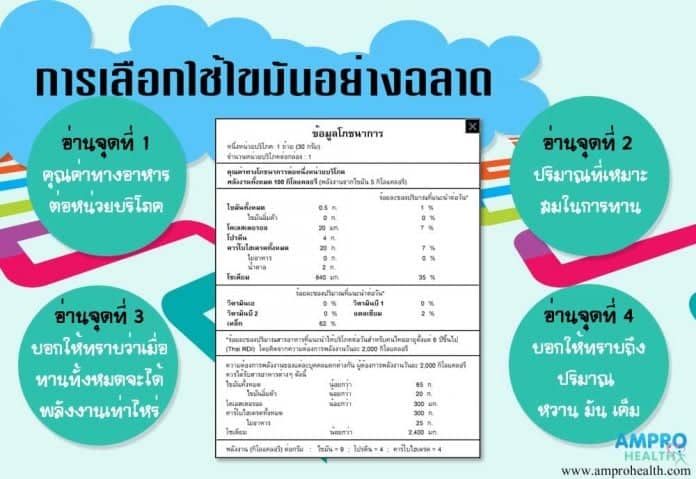
[adinserter name=”ภาวะโรคอ้วน”]
ข้อเท็จจริงในการลดน้ำหนัก
สำหรับการลดน้ำหนักที่ถูกต้อง คือ ผู้ที่จะลดต้องทำการลดน้ำหนักให้ถูกหลัก โดยน้ำหนักตัวนั้นจะต้องค่อยๆลดลงในปริมาณที่เหมาะสมอย่างสม่ำเสมอ จะต้องไม่มากหรือน้อยจนเกินไป และเมื่อสามารถทำการลดน้ำหนักได้ตามเป้าหมายที่วางไว้แล้ว จะต้องรู้จักวิธีควบคุมให้น้ำหนักคงที่ได้ต่อไปไม่ให้กลับมาอ้วนอีก จึงจะถือว่าเป็นการลดน้ำหนักที่ประสบความสำเร็จได้นั่นเอง
คนส่วนใหญ่เมื่ออยากลดน้ำหนัก ก็มักจะต้องการลดน้ำหนักให้ได้ในเวลาอันรวดเร็ว ก็มักหันไปใช้วิธีการลดน้ำหนักที่ผิดๆไม่ถูกต้องอย่างเช่น การอดอาหารกินไม่ครบมื้อ การกินอาหารในปริมาณที่น้อยมากๆ การทานอาหารที่แคลอรี่ต่ำมาก การใช้ยาหรือผลิตภัณฑ์อาหารเสริมในการลดน้ำหนักหรือแม้กระทั่งผลิตภัณฑ์ที่ช่วยดูดซับหรือยับยั้งการสร้างไขมันซึ่งวิธีเหล่านี้ก็อาจทำให้การลดน้ำหนักได้ผลรวดเร็วตามที่ต้องการ แต่ก็เป็นวิธีที่ไม่ยั่งยืนจะได้ผลในระยะเวลาช่วงสั้นๆเท่านั้น ไม่สามารถรักษาระดับน้ำหนักให้คงที่ได้ตลอดนอกจากนี้การลดน้ำหนักด้วยวิธีผิดๆเหล่านี้ ยังอาจจะมีผลกระทบตามมาได้อีก โดยเฉพาะภาวะที่เราเรียกว่า โยโย่ เอฟเฟค
โยโย่ เอฟเฟค คืออะไร?
โยโย่ เอฟเฟค หมายถึง ภาวะที่น้ำหนักร่างกายลดลง และจากนั้นก็เพิ่มขึ้นกลับมาอย่างรวดเร็ว เปรียบเสมือนการเล่นลูกดิ่งโยโย่ ที่เมื่อโยนลงไปแล้วจะดีดตัวกลับขึ้นมาในระยะเวลาอันรวดเร็วนั้นเองโดยมีสาเหตุเกิดจากการลดน้ำหนักที่ผิดวิธีทำให้น้ำหนักลดลงอย่างรวดเร็ว จนระบบเผาผลาญพื้นฐานของร่างกาย ( BMR ) เกิดความผิดปกติ เมื่อพลังงานที่เคยได้รับจากอาหารลดลง ร่างกายก็จะมีการปรับตัวให้ใช้พลังงานลดลงไปด้วย เช่น หากปกติร่างกายเคยใช้พลัง 2,200 กิโลแคลอรี่ต่อวัน ร่างกายก็อาจจะปรับการใช้พลังงานเหลือแค่ 1,200 กิโลแคลอรี่ต่อวัน เท่านั้น
[adinserter name=”ภาวะโรคอ้วน”]
ดังนั้นหากเมื่อไหร่ก็ตามที่รู้สึกว่าลดน้ำหนักดีระดับที่พอใจแล้วจึงกลับไปทานอาหารเพิ่มมากขึ้น ระบบในร่างกายก็ยังคงใช้พลังงานเท่าเดิม จนกลายเป็นพลังงานส่วนเกินที่เผาพลาญไม่หมดไปเก็บไว้ในรูปแบบไขมัน และในที่สุดก็กลับมาอ้วนเหมือนเดิมหรือบางคนอาจจะอ้วนมากกว่าเดิมด้วยซ้ำไป ดังนั้นหากไม่อยากเกิดภาวะ โยโย่ เอฟเฟคกับตนเอง จนต้องกลับไปลดน้ำหนักใหม่อีกครั้ง ผู้ที่อยู่ระหว่างการลดน้ำหนัก ควรลดน้ำหนักด้วยวิธีที่ถูกต้อง แบบค่อยเป็นค่อยไป ไม่เร่งรีบ ทานอาหารที่มีปริมาณไขมันต่ำ และควรหมั่นหาเวลาออกกำลังกายควบคู่ไปด้วย ซึ่งวิธีการนี้ยังเหมาะสำหรับผู้ป่วยเบาหวานที่ต้องการลดน้ำหนักอีกด้วย เนื่องจากจะช่วยให้อินซูลินทำงานได้ดีขึ้นเมื่อระดับน้ำหนักลดลง
หยุดอ้วนได้ ไม่ต้องอดอาหาร
การอดอาหารไม่ใช่สิ่งที่ถูกต้องในการลดน้ำหนัก ผู้ที่ต้องการลดน้ำหนักสามารถทานอาหารได้ครบทุกมื้อตามปกติแต่ให้ยึดหลักของโภชนาการอาหารเป็นสำคัญ ซึ่งโภชนาการในยุคใหม่นั้น จะมีความยืดหยุ่นมากขึ้น เพื่อช่วยให้ผู้ลดน้ำหนัก ไม่รู้สึกว่าถูกจำกัดมากจนเกินไป และเกิดความเบื่อหน่ายที่จะทำ หรือ รู้สึกว่ายากเกินกว่าที่จะทำได้
หลักเกณฑ์โภชนาการยุคใหม่
- ยึดความเป็นไปได้ ผู้ลดน้ำหนักควรปรับนิสัยในการทานอาหาร แบบค่อยเป็นค่อยไป ให้เกิดความเคยชินกับตนเองเสียก่อน และควรเพิ่มกิจกรรมต่างๆในแต่ละวัน ที่ทำให้ร่างกายได้ใช้พลังงานออกไปมากขึ้น
- รับประทานอาหารให้หลากหลาย เมนูอาหารสำหรับคนลดน้ำหนักมีมากมาย ควรรู้จักปรับเปลี่ยนไม่ให้เกิดความซ้ำซาก จนเบื่อหน่าย หรืออยากทานอะไรก็สามารถทานได้ แต่ต้องอยู่ในปริมาณที่เหมาะสมด้วย
- ยืดหยุ่นกับตัวเองอย่ากดดันตนเองจนชีวิตไม่มีความสุขในเรื่องของการกิน โดยเราสามารถปรับสมดุลของอาหารที่ทานกับพลังงานที่ใช้ออกไปได้ เช่น หากวันนี้ทานอาหารมากไป ก็อาจจะต้องออกกำลังกายเพิ่มขึ้น หรืออาจจะใช้วิธีลดปริมาณอาหารในมื้อถัดไป และไม่จำเป็นว่าจะต้องดูกันเป็นมื้อ แต่อาจพิจารณาดูกันเป็นสัปดาห์หรือเป็นเดือนก็ได้
- บริโภคอย่างฉลาดมีเหตุผลเราสามารถทานอาหารที่ตนเองชอบได้ แต่ต้องควบคุมปริมาณด้วย หากอาหารที่ทานไปในมื้อนั้นมีปริมาณของการให้พลังงานที่สูง มื้อต่อไปก็อาจจะทานอาหารที่ให้พลังงานต่ำแทน
- ทำตัวให้กระฉับกระเฉงตลอดวัน พยายามหากิจกรรมที่เคลื่อนไหวร่างกายทำ เช่น เดินให้มากขึ้น ใช้บันไดแทนการขึ้นลิฟต์ เป็นต้น และไม่ใช้ชีวิตแบบกินแล้วเอาแต่นั่งหรือนอนเท่านั้น
[adinserter name=”ภาวะโรคอ้วน”]
3 หลักลดน้ำหนัก
วิธีการลดน้ำหนักและควบคุมน้ำหนักให้ได้ผลในระยะยาวมีหลักการง่ายๆ 3 ข้อ ที่สามารถปฏิบัติได้ คือ
1. ตั้งเป้าหมายที่เป็นไปได้
ผู้ที่จะทำการลดน้ำหนักนั้น จะต้องพร้อมไปด้วยสภาวะทางร่างกายและจิตใจที่ดี และต้องมีการตั้งเป้าหมายกับตัวเองถึงระดับน้ำหนักที่ต้องการจะลดลง โดยจะต้องขึ้นอยู่กับความเป็นไปได้ที่จะทำด้วย การกำหนดเป้าหมายควรมีทั้งเป้าหมายระยะสั้น และเป้าหมายระยาว ที่ไม่สูงเกินไป อาจจะมีระยะเวลาเป็น 6 เดือน ถึง 1 ปีก็ได้ ทั้งนี้ปริมาณน้ำหนักที่เหมาะสมและไม่เป็นอันตรายต่อร่างกายที่สามารถลดได้ คือสัปดาห์ละ ครึ่งกิโลกรัม จนถึง 1 กิโลกรัมนั้นเอง
เป้าหมายระยะสั้น : สำหรับการตั้งเป้าหมาย ระยะสั้นในการลดน้ำหนัก ควรกำหนดไว้ที่ 10 เปอร์เซ็นต์ของน้ำหนักเริ่มต้นก่อน เพื่อเป็นกำลังใจที่ดีในการลดน้ำหนักต่อไป การลดควรจะทำแบบถูกวิธีแบบค่อยเป็นค่อยไป โดยค่าเฉลี่ยน้ำหนักที่ลดต้องไม่เกินกว่า 1 กิโลกรัม ต่อสัปดาห์ เพราะการลดน้ำหนักที่มากเกินไป ( มากกว่า 1 กิโลกรัมต่อสัปดาห์ ) อาจจะสงผลกระทบต่อร่างกายได้ เช่น การเป็นโรคนิ่วในถุงน้ำดี และยังอาจทำให้ระดับเกลือแร่ในร่างกายผิดปกติได้อีกด้วย
เป้าหมายระยะยาว : ผู้ที่ลดน้ำหนักมักจะตั้งเป้าหมายไว้สูงเกินไป เมื่อไม่สามารถบรรลุเป้าหมายถึงหมดกำลังใจ ฉะนั้นการลดน้ำหนักแต่ละครั้งควรจะตั้งเป้าหมายไว้ที่ 7 – 10 เปอร์เซ็นต์ของน้ำหนักตัว
[adinserter name=”ภาวะโรคอ้วน”]
2. ปรับพฤติกรรมการบริโภค
การลดน้ำหนักที่ดีและได้ผลในระยะยาว คือ การปรับเปลี่ยนพฤติกรรมการบริโภคควบคู่กับการออกกำลังกายอย่างสม่ำเสมอ โดยการทานอาหารต่างๆเข้าไปให้คำนึงถึงปริมาณที่รับพลังงานจากการกินเข้าไป จะต้องน้อยกว่าพลังงานที่ได้ใช้ออกมาในการปรับเปลี่ยนพฤติกรรมการบริโภคนั้น ผู้ที่ลดน้ำหนักควรจะค่อยๆ ปรับเปลี่ยนอาหารที่ทานเข้าไปโดยอาจจะเริ่มจาก ลดปริมาณที่ทานเข้าไป วันละ 200-300 กิโลแคลอรี ก่อน ซึ่งสามารถทำได้ง่ายๆ เช่นลดการดื่มน้ำอัดลมลง 1 กระป๋อง ช่วยให้ลดพลังงานลงได้ 150 กิโลแคลอรี หรือการงดน้ำตาล 6 ช้อนชา ก็จะช่วยให้ลดพลังงานลงได้ 100 กิโลแคลอรี หรือ การงดช็อกโกแลต 1 ชิ้นเล็ก ก็ช่วยให้ลดพลังงานลงได้ 75 – 100 กิโลแคลอรี เป็นต้น
การลดน้ำหนักเป็นสิ่งที่สามารถทำได้ไม่ยาก แต่สิ่งที่ยากคือการควบคุมน้ำหนักให้คงที่เมื่อน้ำหนักลดลงมาถึงจุดที่ต้องการแล้ว อาจจะค่อยๆปรับปริมาณอาหารที่กินให้สมดุลกับพลังงานที่ใช้ออกไปจะดีที่สุด
กินอย่างไรให้น้ำหนักลด
โดยปกติหากอยู่ในช่วงลดน้ำหนักต้องคิดไว้เสมอว่า อาหารที่ทานเข้าไปในแต่ละมื้อต้องให้พลังงานไม่มากเกินไปกว่าที่จะมีการใช้พลังออกมาในวันนั้นๆ หากต้องการให้น้ำหนักลดลงควรทานอาหารในแต่ละวันลดลงด้วย การลดปริมาณอาหารที่ทานเข้าไปวันละ 500 – 1,000 กิโลแคลอรี จะช่วยให้สามารถลดน้ำหนักลงได้สัปดาห์ละ 0.5 – 1 กิโลกรัม การลดน้ำหนักในช่วงแรกๆจะลดลงได้มากและง่าย แต่หากผ่านไประยะหนึ่งแล้วหรือประมาณ 6 เดือน แล้วน้ำหนักจะเริ่มคงที่ เริ่มลดได้ยากขึ้น เนื่องจากระบบเผาผลาญของร่างกายปรับตัวลดลง และจากข้อมูลจะพบว่าผู้ชายจะสามารถลดน้ำหนักได้เร็วกว่าผู้หญิงที่มีรูปร่างเท่ากัน เนื่องจากผู้ชายมีปริมาณกล้ามเนื้อ ( Lean Body Mass ) และอัตราการเผาผลาญ ( Resting Metabolic Rate ) มากกว่า เมื่อเปรียบเทียบคนอ้วน 2 คน คนอ้วนที่มีน้ำหนักมากกว่าจะใช้พลังงานมากกว่าคนอ้วนที่มีน้ำหนักน้อยกว่า จึงสามารถลดน้ำหนักได้เร็วกว่านั้นเอง
[adinserter name=”ภาวะโรคอ้วน”]
ลดน้ำหนักแบบลดช้าๆ แต่ปลอดภัย
อาหารลดน้ำหนักที่ดีจะต้องมีสารอาหารครบถ้วนและไม่ทำให้เสียสุขภาพ การวางแผนในการลดน้ำหนักควรทำแบบให้หยืดหยุ่นโดยผู้ลดน้ำหนักสามารถปรับนิสัยให้เข้ากับอาหาร และอาหารที่ทานจะต้องมีปริมาณที่อิ่มเพียงพอ ไม่มากหรือน้อยเกินไป โดยปกติร่างกายเรา ควรจะได้รับพลังงานจากอาหารที่ทานไป 1,200 – 1,500 กิโลแคลอรีต่อวัน เป็นอย่างน้อยที่สุด เพื่อป้องกันการขาดวิตามินและเกลือแร่ โดยเฉพาะอย่างยิ่งธาตุเหล็กสำหรับผู้หญิงที่ก้าวเข้าสู่วัยผู้ใหญ่หากพลังงานจากอาหารที่ได้รับในแต่ละวัน น้อยกว่า 1,000 กิโลคลอรีต่อวัน ก็อาจจะเป็นผลเสียต่อร่างกายและสุขภาพได้ การทานอาหารในระดับนี้ต้องอยู่ในความดูแลของแพทย์และนักโภชนาการ และสำหรับผู้ที่กำลังลดน้ำหนักปริมาณที่เหมาะ ที่ควรจะได้รับต้องไม่ต่ำกว่า 1,200 กิโลแคลอรีต่อวัน
ลักษณะของอาหารลดน้ำหนัก
- หากินได้ง่ายในชีวิตประจำวัน โดยเน้นเลือกอาหารหลักให้ครบ 5 หมู่ และจงจำไว้ว่าไม่มีอาหารชนิดใดที่สามารถช่วยลดน้ำหนักได้อย่างรวดเร็ว
- มีวิตามินและเกลือแร่อย่างเพียงพอ อาหารลดน้ำหนักที่มีพลังงานต่ำส่วนใหญ่จะมีสารอาหารต่ำ โดยเฉพาะอย่างยิ่งแคลเซียม ธาตุเหล็ก และวิตามินซี ดังนั้นการทานเสริมวิตามินรวมจะสามารถช่วยป้องกันการขาดสารอาหารในผู้ที่ควบคุมพลังงานต่ำกว่า 1,000 กิโลแคลอรีต่อวันได้
- มีโปรตีนเพียงพอ ร่างกายต้องการโปรตีนที่มีคุณภาพในปริมาณที่พอเพียง เพราะจะช่วยป้องไม่ให้ร่างกายสลายโปรตีนจากกล้ามเนื้อมาใช้ และป้องกันความเสี่ยงการเต้นผิดปกติของหัวใจห้องล่าง ควรเลือกทานโปรตีนจากทั้งเนื้อสัตว์ต่างๆ เช่น สัตว์ปีก เนื้อปลา ไข่ และโปรตีนจากพืช เช่น ถั่วต่างๆ เต้าหู้ เป็นต้น [adinserter name=”ภาวะโรคอ้วน”]
- มีคาร์โบไฮเดรตเพียงพอ ควรทานอาหารที่มีส่วนประกอบของคาร์โบไฮเดรตมากกว่า 100 กรัมต่อวันแต่ต้องไม่เกิน 130 กรัมเพื่อป้องกัน อาการอ่อนเพลีย การมีสารคีโตน ( Ketone Bodies ) คั่งในเลือด และป้องกันอันตรายจากการเสียสมดุลของน้ำและของเหลวในร่างกาย
- มีกากใยอาหารเพียงพอ ร่างกายต้องได้รับวันละ 20 – 30 กรัม เพื่อช่วยให้ระบบขับถ่ายทำงานเป็นปกติ
- พลังงานจากไขมัน อาหารต่างๆที่ทานต้องมีปริมาณของไขมันหลายๆชนิดรวมกันแล้วต้องให้อยู่ที่ประมาณ 30 – 35 เปอร์เซ็นต์ของพลังงานจากอาหารเพื่อให้ร่างกายได้นำพลังงานไปใช้ ซึ่งนอกจากให้พลังงานแล้วไขมัน ยังทำให้อาการมีรสชาติดี อร่อยขึ้นอีกด้วย
- คอเลสเตอรอลไม่เกิน 300 มิลลิกรัม/วัน ควรจำกัดอาหารที่มีคอเลสเตอรอลสูงไม่ให้เกินค่าที่กำหนดไว้
- ดื่มน้ำวันละ 8 – 10 แก้ว ทุกวันควรเลือกดื่มน้ำเปล่าให้ได้ตามปริมาณที่กำหนดจะดีที่สุด
แนวทางการบริโภคเพื่อลดน้ำหนักได้ในระยะยาว
- กินอาหารให้ครบสามมื้อ ไม่ควรงดอาหารมื้อใดมื้อหนึ่ง เนื่องจากจะไปทำให้กินอาหารมื้อถัดไปในปริมาณที่มากเกินความจำเป็นและในมื้อเย็นก็ควรทานอาหารที่ให้พลังงานต่ำและหลีกเลี่ยงอาหารที่ให้พลังงานสูง
- เคี้ยวช้าๆ ขณะกินอาหารจะช่วยให้ย่อยอาหารได้ดีขึ้น และร่างกายจะมีเวลาส่งสัญญาณไปที่สมองเพื่อให้รับรู้ถึงความรู้สึกอิ่ม
- เลี่ยงกินจุบจิบยกเว้นอาหารมื้อหลัก และไม่ควรทานอาหารไปพร้อมกับทำกิจกรรมอื่นๆ เช่น ดูทีวี เนื่องจาก จะทำให้ขาดความสนใจกับปริมาณอาหาร ส่งผลให้กินมากเกินไปโดยไม่รู้ตัว
- ลด เลี่ยงอาหารที่มีไขมันซ่อนรูป เช่น ไอศกรีม ช็อกโกแลต เป็นต้น
- เลี่ยงอาหารพลังงานว่างเปล่า เช่น น้ำตาล น้ำอัดลมเพราะทีแคลอรี่ที่สูงและคุณค่าทางอาหารที่ต่ำ
- จำกัดปริมาณถั่งเปลือกแข็ง เช่น เม็ดมะม่วงหินมพานต์ ถั่วลิสงไม่ให้เกิน ประมาณ 30 กรัม ต่อวัน
- ใช้นมพร่องมันเนยหรือนมขาดไขมันแทนครีมเทียม เพราะให้คุณค่าทางอาหารที่ดีกว่า [adinserter name=”ภาวะโรคอ้วน”]
- เลี่ยงเครื่องดื่มแอลกอฮอล์ เนื่องจากแอลกอฮอล์ให้พลังงานสูงเกือบเท่าไขมันและทำให้อ้วนง่ายและ แอลกอฮอล์ยังไม่ดีต่อการลดน้ำหนัก เพราะร่างกายสามารถเปลี่ยนแปลงแอลกอฮอล์เป็นไขมันไตรกลีเซอไรด์ได้
- กินอาหารเส้นใยสูงเป็นอาหารที่เหมาะกับผู้ลดน้ำหนัก เนื่องจากใช้เวลาเคี้ยวนาน ทำให้อิ่มเร็วและย่อยช้าทำให้อิ่มท้องได้นานกว่า เช่น ผัก ผลไม้ และธัญพืช
- ลดอาหารเค็มจัด อาหารที่มีรสเค็มจะมีปริมาณของโซเดียมสูงทำให้ร่างกายเก็บน้ำไว้มากกว่าปกติ
- กินอาหารนอกบ้านน้อยลง เนื่องจากเราไม่สามารถควบคุมปริมาณส่วนผสมและวัตถุดิบได้เหมือนการทำอาหารทานเองอาหารตามร้านต่างๆ อาจมีปริมาณโซเดียวที่สูง
- ไม่ตุนอาหารไขมันและน้ำตาลสูงไว้ในบ้าน เพราะอาจกระตุ้นความอยากอาหาร ทั้งที่ตนเองไม่ได้หิว
- ให้รางวัลตัวเองด้วยวิธีอื่นดูบ้าง ไม่ควรให้รางวัลตนเองด้วยอาหารมื้อใหญ่บ่อยๆ แต่ควรลองเปลี่ยนไปเป็นวิธีอื่นเช่นการซื้อเสื้อผ้าของที่ชอบหรือการไปท่องเที่ยวแทน
- ติดตามการควบคุมน้ำหนัก ควรตรวจสอบและควบคุมน้ำหนักตนเองให้ดีอยู่เสมอ
- ใช้สมุดบันทึก ควรหลีกเลี่ยงการชั่งน้ำหนักทุกวันและใช้วิธีการจดบันทึกลงสมุดแทนเกี่ยวกับอาหารที่ทานหรือกิจกรรมการออกกำลังกายที่ทำเพื่อให้เห็นความก้าวหน้าของตนเอง [adinserter name=”ภาวะโรคอ้วน”]
- แยกแยะความหิวความอยากอาหารให้ออก ต้องควบคุมความอยากและแยกให้ออกว่าขณะนั้นเป็นความหิวหรือแค่ความอยากอาหารจากแรงกระตุ้นต่างๆกันแน่
- อย่าเครียด ความเครียดต่างๆสามารถกระตุ้นความอยากอาหารได้นอกจากนี้ฮอร์โมนความเครียดบังทำให้ร่างกายเก็บไขมันไว้มากขึ้นอีกด้วย
เทคนิคลดไขมันในอาหาร
1. ควรเลือกทานอาหารให้หลากหลาย ให้มีความสมดุล ไม่จำกัดชนิดของอาหารมากเกินไปจนเกิดทำให้เกิดความเบื่อ
2. เลี่ยงอาหารทอดกรอบต่างๆ อาหารที่มีไขมันมากๆ เช่น เนื้อสัตว์ติดมัน เป็นต้น
3. ระวังไขมันซ่อนรูปและเรียนรู้ปริมาณที่ควรกิน เช่นใน ไอศกรีม ถั่วเปลือกแข็ง เป็นต้น
4. เลือกทานเนื้อสัตว์ไม่ติดมัน และจำกัดปริมาณให้เหมาะสม
5. เลือกอาหารทะเล ( โดยเฉพาะปลา ) และเต้าหู้มากขึ้น
6. เพิ่มการทานผักและผลไม้ ให้มากขึ้น
7. ลดอาหารประเภทแป้งหรือน้ำตาล
8. งดหรือลดเครื่องดื่มแอลกอฮอล์
3. หมั่นออกกำลังกาย
นอกจาการควบคุมปริมาณและประเภทอาหารแล้ว การออกกำลังก็เป็นอีกหนึ่งปัจจัยสำคัญที่ช่วยทำให้การลดน้ำหนักได้ผลดียิ่งขึ้น ช่วยเพิ่มการเผาผลาญในร่างกายให้มากขึ้น จึงสามารถช่วยควบคุมน้ำหนักได้ในระยะยาวด้วยการออกกำลังกายมีมากมายหลายชนิด โดยผู้ที่อยากออกกำลังกายอาจจะเริ่มต้นด้วยวิธีง่ายๆ เช่น การเดิน การวิ่งช้าๆโดยให้เริ่มต้นจากวันละ 10 – 20 นาที ก่อนแล้วค่อยๆพัฒนาเพิ่มเป็นวันละ 30 – 45 นาที ตามเหมาะสม
สำหรับผู้ที่ที่อยู่ในช่วงที่กำลังลดน้ำหนัก ควรเริ่มออกกำลังกายจากง่ายๆ แล้วจึงค่อยๆพัฒนาไปให้ได้ตามเป้าหมายที่กำหนด คือ วันละ 60 – 90 นาที การออกกำลังกายแบบแอโรบิก เช่น ว่ายน้ำ เต้นรำ เป็นการออกกำลังกายที่เพิ่มอัตราการเต้นหัวใจในระดับสูง ซึ่งจะช่วยลดไขมันในร่างกายได้ควรทำอย่างน้อยวันละครึ่งชั่วโมง และให้ได้สัปดาห์ละ 3 – 4 ครั้งแต่ควรทำให้ได้ในทุกวันสำหรับผู้ที่อยู่ระหว่างควบคุมน้ำหนัก ดังนั้น ไม่ว่าจะเป็นวิธีออกกำลังกายแบบใดก็ตาม ก็สามารถเป็นช่วยให้การลดน้ำหนักทำได้ง่ายและได้ผลดีขึ้น หากแต่ต้องมีวินัยในการออกกำลังกายให้เพียงพอและสม่ำเสมอ
[adinserter name=”ภาวะโรคอ้วน”]
12 เหตุผลที่ควรออกกำลังกาย
การออกกำลังนอกจากจะมีประโยชน์ในการช่วยควบคุมและลดน้ำหนักแล้ว ยังมีเหตุผลอีกมากมายที่เราควรจะหันมาออกกำลังกายกัน ดังต่อไปนี้
1. นอนหลับง่ายขึ้น การออกกำลังกายแบบแอโรบิกชนิดไม่หนักมาก ในความถี่สัปดาห์ละ 4 ครั้งจะช่วยให้คุณภาพการนอนดีขึ้น จะหลับได้นานและง่ายขึ้น
2. ลดนิ่วในถุงน้ำดี จากข้อมูลพบว่า ผู้หญิงที่มีการออกกำลังกายแบบสม่ำเสมอ จะช่วยลดโอกาสเสี่ยงการเกิดนิ่วในถุงน้ำดี ได้มากถึง 30 เปอร์เซ็นต์
3. ป้องกันมะเร็งลำไส้ใหญ่ มีผลการวิจัยพบว่า ผู้ที่ออกกำลังกายอย่างสม่ำเสมอจะมีความเสี่ยงการเกิดมะเร็งลำไส้น้อยกว่าผู้ที่ไม่ได้ออกกำลังกายการออกกำลังกายจะไปลดระดับสารโพรสตาแกลนดิน (Prostaglandin) ชนิดที่เร่งการแบ่งตัวของเซลล์ในลำไส้ใหญ่ และเพิ่มระดับโพรสตาแกลนดินชนิดที่เพิ่มการเคลื่อนไหวของลำไส้ ซึ่งจะเร่งให้สารก่อมะเร็งถูกขจัดออกจากลำไส้ใหญ่ได้เร็วขึ้นจึงช่วยป้องกันโรคนี้ได้นั้นเอง
4. ลดความเสี่ยงโรคผนังลำไส้โป่งพอง จากข้อมูลพบว่า ผู้ชายที่ออกกำลังกายสม่ำเสมอที่จะมีความเสี่ยงของโรคนี้ลดลง 37 เปอร์เซ็นต์เมื่อเทียบกับผู้ที่ขาดการออกกำลังกาย
5. ลดปัญหาข้อเข่า การออกกำลังอย่างอย่างสม่ำเสมอ สามารถช่วยลดปัญหาการบวมและลดอาการปวดข้อต่อในผู้ที่มีปัญหาโรคข้อเข่าได้
6. ลดความกังวลและเศร้าหดหู่ใจ การออกกำลังกาย ยังสามารถช่วยลดความกังวลความเครียดภายในจิตใจได้ เนื่องจากเมื่อมีการออกกำลังกาย ร่างกายจะหลั่งสารธรรมชาติโอปิเอต ( Opiate ) ออกมา ซึ่งมีผลช่วยลดอาการกังวลและเศร้าหดหู่ได้
7. ป้องกันโรคหัวใจ การออกกำลังกายจะไปช่วยเพิ่มปริมาณออกซิเจน ที่ไปเลี้ยงกล้ามเนื้อหัวใจ โดยจะช่วยขยายหลอดเลือดและสร้างเส้นเลือดฝอยใหม่และยังช่วยป้องกันการแข็งตัวของเลือดด้วยซึ่งสามารถลดและป้องกันการเกิดโรคหัวใจได้นั้นเอง
[adinserter name=”navtra”]
8. ลดความดันโลหิต สำหรับผู้ที่มีปัญหาเรื่องความดันโลหิตสูง การออกกำลังกายแบบแอโรบิกระดับเบาถึงปานกลาง เช่น การเดิน หรือ วิ่งช้าๆ สัปดาห์ละ 3 ครั้ง ขึ้นไป จะสามารถช่วยลดความดันโลหิตได้ส่วนในคนที่ความดันปกติอยู่แล้ว การออกกำลังกายสม่ำเสมอจะช่วยป้องกันโรคความดันโลหิตสูงได้ด้วย
9. ป้องกันเบาหวาน การได้เคลื่อนไหวร่างกาย หรือการออกกำลังกายบ่อยๆ ช่วยให้ลดความเสี่ยงในการเป็นโรคเบาหวานได้โดยเฉพาะอย่างยิ่งในผู้ที่มีความเสี่ยง เช่น ความอ้วน ความดันโลหิตสูง หรือเบาหวานตามกรรมพันธุ์ เป็นต้น
10. ป้องกันการล้มและกระดูกแตก การออกกำลังกายทำให้กล้ามเนื้อแข้งแรง ซึ่งส่งผลให้การก้าวเดินและการทรงตัวเกิดความสมดุลมากขึ้นสามารถป้องกันการล้มและการเกิดปัญหากระดูกแตกได้
11. ป้องกันต่อมลูกหมากโต มีข้อมูลจากการวิจัยพบว่า ผู้ชายที่เดินออกกำลังกายสัปดาห์ละ 2 – 3 ชั่วโมงจะมีความเสี่ยง ในการเป็นโรคต่อมลูกหมากโตลดลง 25 เปอร์เซ็นต์ เมื่อเทียบกับผู้ชายที่ไม่มีการเดินออกกำลังกาย เลยหรือเดินน้อยมาก
12. ป้องกันภาวะกระดูกพรุน การออกกำลังกาย จะช่วยเพิ่มความหนาแน่นของเนื้อกระดูกวัยกลางคนและวัยสูงอายุ โดยเฉพาะผู้หญิงวัยหมดประจำเดือนหากรับประทานเอสโทรเจนเข้าไปด้วย จะเพิ่มเนื้อกระดูกได้มากขึ้นถ้ามีออกกำลังกายอย่างสม่ำเสมอ
สำหรับการลดน้ำหนักนั้น คงไม่ใช้เรื่องยากเกินไปหากผู้ที่จะลดน้ำหนักรู้วิธีการลดน้ำหนักที่ถูกต้องและนำไปปฏิบัติตามด้วยความเคร่งครัดและมีวินัย อีกทั้งผู้ลดน้ำหนักต้องมีความใจเย็นและอดทนด้วย เพราะส่วนมากที่ทำกันไม่สำเร็จคือผู้ที่ขาดความรู้ในการลดน้ำหนัก เป็นผู้ที่ใจร้อนขาดความอดทนนั้นเอง ทั้งนี้การลดน้ำหนักนอกจากจะต้องควบคุมประเภทอาหารและปริมาณที่ทานเข้าไปแล้ว การออกกำลังกายก็เป็นสิ่งสำคัญที่ควรทำควบคู่ไปด้วย และเมื่อลดน้ำหนักจนถึงระดับที่น่าพอใจแล้ว ต้องอย่าละเลยดูแลเรื่องการทานอาหารและการออกกำลังด้วย เพราะหากไม่ดูแล การที่ร่างกายจะกลับมาอ้วนเหมือนเดิมนั้นก็สามารถเกิดขึ้นได้นั้นเอง
อ่านบทความที่เกี่ยวข้องเพิ่มเติม